Substances psycho-actives
Conduite à tenir en médecine générale : substances psycho-actives et travail

La consommation de substances psycho-actives peut être un sujet délicat à aborder tant pour le patient que pour son médecin. C’est pourquoi il importe de développer de bonnes pratiques relationnelles, qui permettent un dialogue constructif et favorisent, si besoin, une prise en charge dans les meilleures conditions possibles.
Connaitre les différents niveaux d’usage
Définition des niveaux d’usage
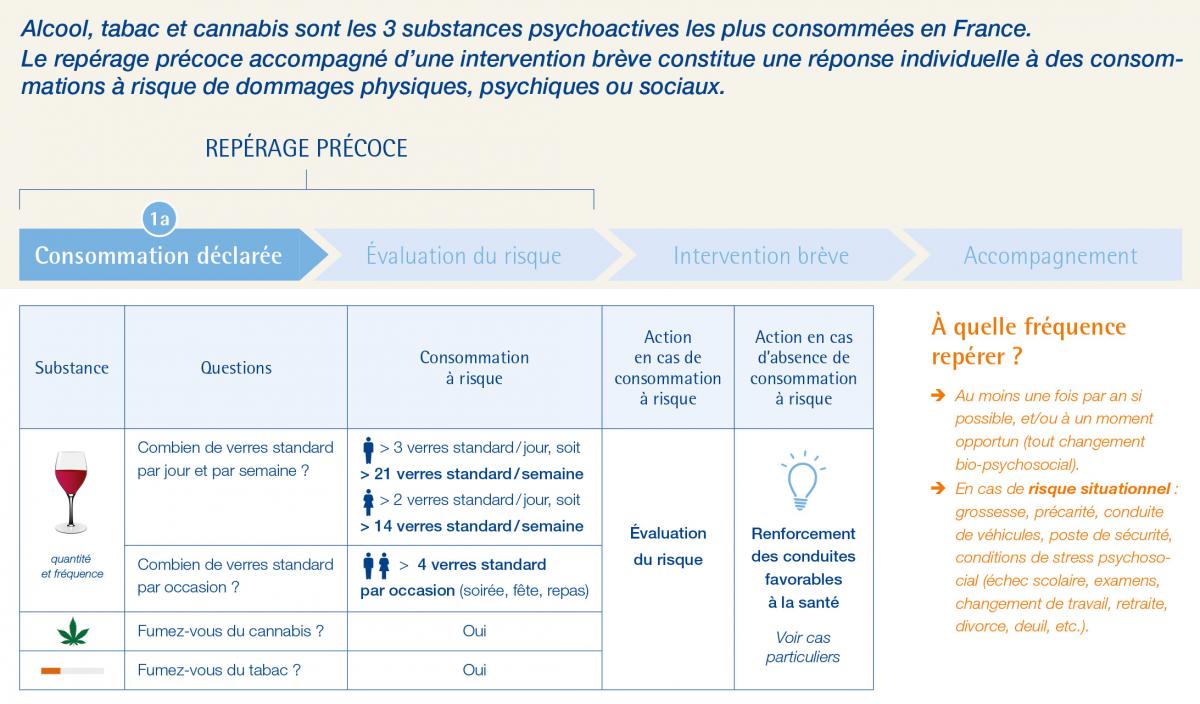
Pour toute substance psychoactive, on considère 5 catégories d’usage :
- Le non usage (ou abstinence) : c’est l’absence de consommation, primaire ou secondaire (après une période de mésusage).
- L’usage simple (ou à faible risque): c’est une consommation asymptomatique.
- Le mésusage, qui comprend :
- L’usage à risque : asymptomatique, mais susceptible d’entrainer à plus ou moins long terme des dommages.
- L’usage nocif : symptomatique avec des conséquences visibles sur le plan social, psychologique ou médical (répercussions sur la santé, la sécurité, la vie privé et ou le travail) ;
- L’usage avec dépendance : puissant désir de continuer la consommation malgré les effets néfastes, perte de contrôle ou poursuite de la consommation dans des situations dangereuses, désinvestissement familial et socioprofessionnel, syndrome de sevrage possible lors de l’arrêt.
Critères de mésusage de l’alcool
| Usage simple | Conduite d’alcoolisation qui ne pose pas de problème tant médical que psychologique ou social, respectant les seuils de l’OMS et hors situations à risque |
| Usage | Conduite d’alcoolisation qui ne pose pas de problème tant médical que psychologique ou social, respectant les seuils de l’OMS et hors situations à risque |
| Usage à risque | Le risque peut être chronique ou aigu.
|
| Usage nocif | Toute conduite d’alcoolisation caractérisée par :
|
Tableau extrait du texte court des Recommandations de pratique clinique de la Société française d’alcoologie (SFA) et de la Société française de médecine du travail (SFMT), mars 2013 : « Dépistage et gestion du mésusage de substances psychoactives (SPA) susceptibles de générer des troubles du comportement en milieu professionnel».
* verre = verre standard ; voir la définition du verre standard
Critères de mésusage de l’alcool
Rechercher des facteurs de gravité
- Facteurs liés au produit et à sa consommation
Interroger le patient sur :
- les effets ressentis ou recherchés : ivresse intense, rapide, et/ou répétée.
- les autres facteurs de risque : poly-consommations, consommation précoce avant 15 ans, augmentation de la fréquence de consommation, usage « auto-thérapeutique » (anti-dépresseur, troubles du sommeil).
- Facteurs de vulnérabilité individuels
- Difficultés à trouver sa place dans le monde, le groupe, la famille ;
- Troubles psychiques : troubles de l’humeur, phobie sociale, troubles du comportement, troubles de la personnalité ;
- Antécédents : troubles des conduites, tentative de suicide, troubles des conduites alimentaires dans l’enfance ou l’adolescence, troubles psychotiques …
- Facteurs environnementaux, sociaux
- Evènements de vie (rupture, deuil, abus, maladie grave …) ;
- Difficultés relationnelles, désocialisation, problèmes scolaires, professionnels, délinquance ;
- Consommation importante des parents (tabac, alcool, médicaments psychoactifs, drogues …), difficultés relationnelles importantes au sein de la famille ;
- Fréquentation d’autres consommateurs.
Source : « Repérage précoce de l’usage nocif de Cannabis » Repères pour votre pratique, INPES
Repérer le mésusage

Situations ou signes d’appel potentiels
Différentes situations peuvent faire rechercher une éventuelle consommation de substances psycho-actives, par exemple, et de façon non spécifique et non exhaustive :
Au niveau du (de la) patient(e)
- Antécédents familiaux d’alcoolisme
- Évènement de vie douloureux
- Difficultés relationnelles avec le conjoint, les parents, les enfants...
Au niveau familial
- Consommation de tabac
- Découverte fortuite d’anomalies du bilan biologique
- Co-morbidités psychiatriques, dépression, tentative de suicide, anxiété ou troubles cognitifs, troubles de l’humeur - irritabilité, tristesse -, troubles du sommeil…
- Tremblements, nausées, vomissements, reflux gastro-oesophagien…
- Infections répétées par diminution de l’immunité
- Signes cutanés, atteinte des VADS…
- Prise de poids, maigreur
- Regard fuyant, banalisation de signes...
Au niveau professionnel
- Changement de situation, isolement, perte d’emploi, retraite, précarisation
- Difficulté à se concentrer, erreurs, difficultés relationnelles au travail, retards, absentéisme, souffrance liée au travail, remontrances de la hiérarchie, « harcèlement », pénibilité ou dangerosité du travail
- Problèmes pour conduire.
Les symptômes généraux / spécifiques liés au mésusage
| Substances psycho-actives | Signes d'intoxications aigües et de consommations excessives |
|---|---|
| Alcool |
Ivresse : excitation psychomotrice, ébriété, dépression. Ivresse pathologique : trouble du comportement, agitation, agressivité. Coma éthylique. HTA, haleine oenolique, tremblements, pyrosis, fatigabilité, irritabilité, plaintes somatiques multiples… |
| Cannabis | Conjonctivite, ivresse cannabique, hallucinations, agitations, illusions sensorielles, hypotension |
| Opiacés |
Myosis, ralentissement de la fréquence respiratoire ; diminution de la fréquence cardiaque, hypotension. Signes de manque : bâillement, larmoiement, hypersudation, signes digestifs, douleurs, angoisse. |
| Cocaïne, amphétamines, crack | Mydriase, dilatation pupillaire, nervosité, hypertension artérielle, tachycardie, attaque de panique, hyperthermie. |
| Hallucinogènes | Mydriase, hypertension, hyperthermie, vasodilatation au niveau du visage, anxiété, état paranoïaque, dépersonnalisation, illusions sensorielles... |
| Solvants | Très variable selon les produits mais prédominance des signes neurologiques (incoordination, confusion, convulsions) et cardiaques (troubles du rythme), apnée… |
Tableau tiré du texte court des Recommandations pour la pratique clinique de la Société Française d’Alcoologie (SFA) et de la Société Française de Médecine du Travail (SFMT), mars 2013 :« Dépistage et gestion du mésusage de substances psychoactives (SPA) susceptibles de générer des troubles du comportement en milieu professionnel. » www.sfalcoologie.asso.fr/download/AA2013-1_RPCtextecourt.pdf
Eléments complémentaires sur le cannabis : principaux effets à court et long terme
| Cannabis | Aigu | Chronique |
|---|---|---|
| Cardio-Vasculaire | Tachycardie, palpitations, réduction de la tolérance à l’effort chez le coronarien, hypertension, vasodilatation périphérique, hypersudation, céphalées | Hypotension, bradycardie, artériopathie, majoration du risque d’infarctus |
| Broncho-Pulmonaire | Bronchodilatation transitoire, hyperréactivité bronchique, toux… | Bronchite chronique, toux, laryngite |
| Cognitifs | Altération de la mémoire de travail, trouble attentionnel, trouble de la perception sensitivomotrice, allongement du temps de réaction, altération des performances lors de la réalisation de tâches complexes… | Altération de la mémoire à court terme, baisse des performances verbales ou mathématiques… |
Tableau tiré du texte court des Recommandations pour la pratique clinique de la Société française d’alcoologie (SFA) et de la Société française de médecine du travail (SFMT), mars 2013 : « Dépistage et gestion du mésusage de substances psychoactives (SPA) susceptibles de générer des troubles du comportement en milieu professionnel ». http://www.sfalcoologie.asso.fr/download/AA2013-1_RPCtextecourt.pdf
Questionner les consommations
Il existe différents questionnaires pour interroger les consommations :
Les questions a minima
Plus les consommations sont précoces, intenses, régulières, multiples et en solitaire et plus le risque de dommages augmente.
De nombreux outils spécifiques sont disponibles sur les sites de l’Inpes et de la Fédération Addiction.
Un verre standard c'est quoi ?
Les questionnaires validés
- Pour l’alcool, le questionnaire FACE en 5 questions
- Pour le cannabis : le questionnaire CAST (Cannabis Abuse Screening Test)
- Pour le tabac, le questionnaire « Fumez-vous du tabac ? »
Réduire les risques

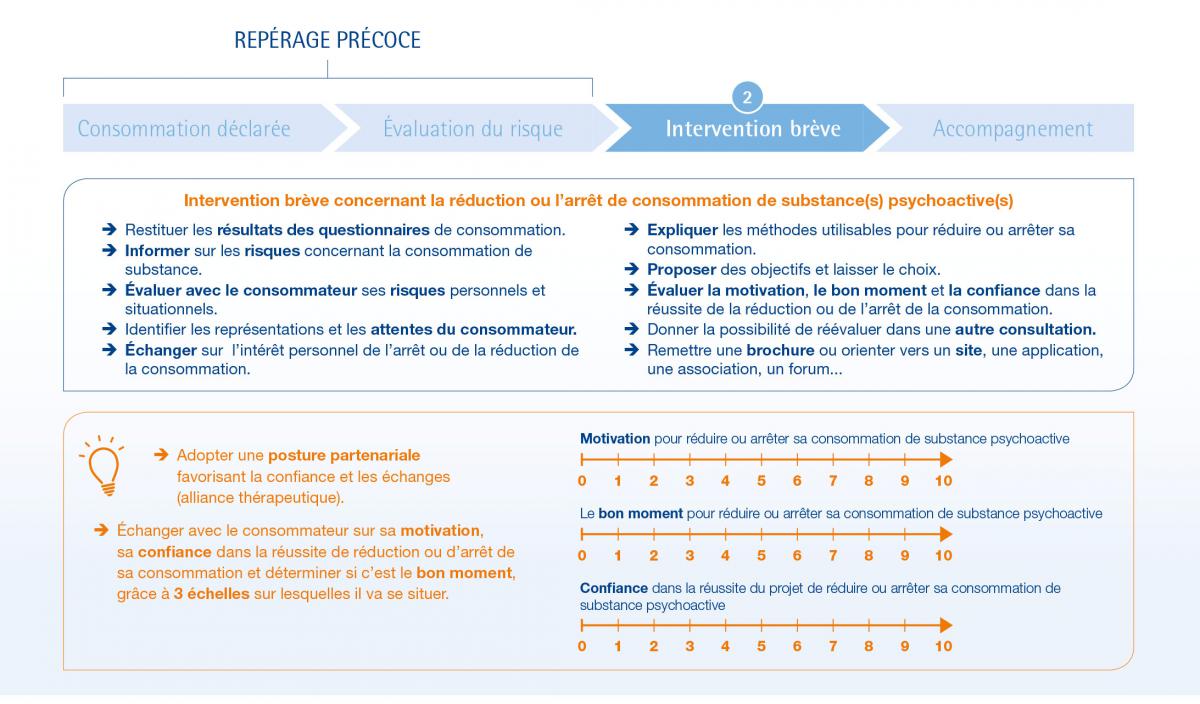
L’intervention brève
Dès lors que la consommation à risque est repérée/évaluée, il est recommandé de mener une « intervention brève », technique validée en pratique clinique, qui comprend les étapes suivantes
Cf.Outil d’aide au repérage et à l’intervention brève de la HAS, décembre 2014
Accompagner son patient vers un changement de comportement
Les bonnes pratiques relationnelles
L’écoute active ou la relation d’aide constituent les fondements des bonnes pratiques relationnelles et favorisent une alliance thérapeutique
La relation d’aide repose principalement sur :
- Une écoute bienveillante, empathique et sans jugement, qui montre au patient qu'il est compris et accepté tel qu'il est,
- La non directivité et le respect de l'autonomie du patient ce qui n'empêche pas l'apport d'information mais sans y mettre de valeur et sans essayer d'engager l'autre.
En pratique, il s’agit de :
- Ecouter la personne en la regardant, avec une attitude physique de disponibilité.
- Respecter les silences, ne pas intervenir avec ses propres idées préconçues et toute tentative d’interprétation.
- Donner des signes visuels et verbaux d’intérêt.
- Poser des questions ouvertes qui encouragent le patient à s’exprimer : « Que pouvez-vous me dire de … ? Qu'est-ce que... ? Comment... ? Quelles sont les raisons qui... ? Quand ou depuis quand … ? », éviter les questions orientées.
- Reformuler les contenus et les émotions pour voir si l’on a bien compris, faire préciser les sens des paroles du patient, entendre ses priorités et les lui retransmettre : « Vous dites que..., c'est bien cela ? Si je vous comprends bien, vous.... ; Pour vous,...»
- Faire une synthèse de ce qui a été dit.
Pour conclure : Etre écouté avec bienveillance et sans jugement suffit souvent au patient à trouver sa propre voie.
Un acronyme en Anglais, le FRAMES, permet de mémoriser les différentes étapes de l’attitude adaptée pour pratiquer l’intervention brève.
Les étapes d’un changement de comportement
Identifier à quelle étape se situe le patient permet d’adapter le contenu de l’entretien :
| Stade | Signification | Attitudes pour accompagner le changement |
|---|---|---|
| Pré-contemplation | La personne n’a pas identifié le problème | Faire naître le doute ; donner des informations ; instaurer la confiance |
| Contemplation | « J’ai un problème; il faudrait faire quelque chose » | Créer une "balance décisionnelle" Explorer l’ambivalence |
| Préparation | « J’ai un problème; je vais faire quelque chose » | Clarifier les objectifs ; lever les obstacles; planifier un programme d'action |
| Action | « Assez parlé… j’agis ! » | Accompagner le patient dans les étapes du changement |
| Maintien | Tenir bon, rester vigilant ! | Aider à identifier et utiliser les stratégies de prévention de la rechute |
| Rechute | « Que m’enseigne-t-elle? » | Aider à retourner au stade de contemplation en évitant la culpabilité |
Source : Prochaska, DiClemente 1992
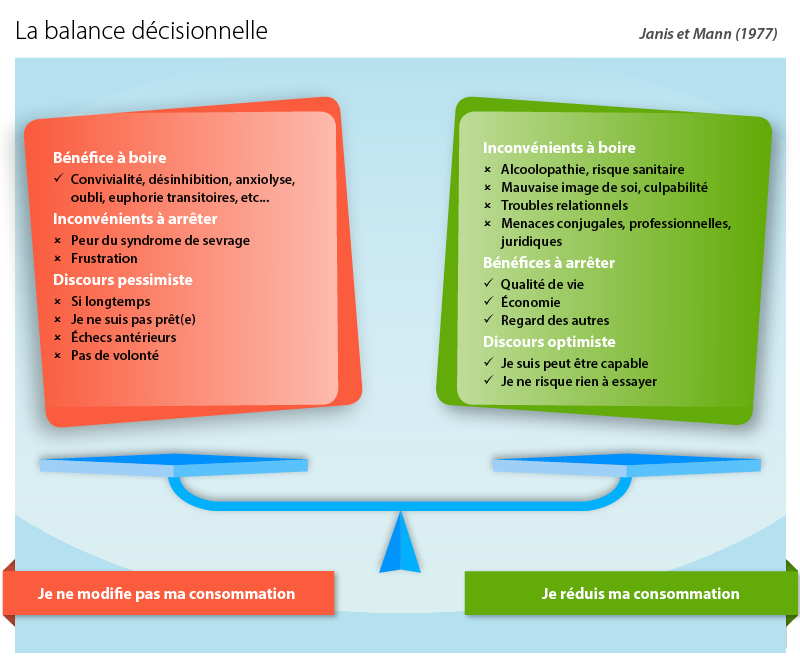
Faire s’exprimer le patient sur les aspects bénéfiques et délétères de la consommation. Exemple de balance décisionnelle pour l’alcool :
Penser aux risques liés au travail
Le travail est un facteur protecteur vis-à-vis des consommations de substances psychoactives (la prévalence des consommateurs est plus importante chez les personnes inactives ou précaires que les chez les personnes en CDI).
Cependant, le travail peut aussi initier, favoriser ou renforcer la consommation de ces substances. Tous les secteurs d’activité sont concernés par cette problématique. La vigilance doit être de mise pour des patients exerçant certains métiers à risque.
Il convient d’interroger son patient sur :
a. Les facteurs de risque liés au travail
- Quel métier faites-vous ?
- Conduisez-vous un véhicule? (Travail ou trajet)
- Y a-t-il des risques particuliers de sécurité ?
Les risques sont majorés pour certains postes de sécurité. Exemples de questions à poser :
- Travaillez-vous sur un chantier, en atelier ?
- Travaillez-vous en hauteur ?
- Manipulez-vous des produits dangereux, des machines dangereuses ?
- Conduisez-vous des engins ?
- Votre travail est-il en lien avec la sécurité d’autrui (conduite, surveillance …) ?
- Transportez-vous des personnes ?
- Travaillez-vous de façon isolée ?
- Etes-vous exposé à des solvants ?
- Comment vivez-vous votre travail (ambiance, difficultés ...) ? D’autres questions sont développées dans la fiche " souffrance liée au travail ".
- Comment se passe la consommation d’alcool au travail ? (Habitudes du collectif de travail : pots d’entreprise, repas…)
b. les consommations médicamenteuses du patient
Le médecin doit :
- Informer le patient sur les effets secondaires possibles des médicaments, notamment sur la vigilance, et sur le respect des posologies et des horaires. Le danger pour la conduite de véhicule ou le travail peut être utilement notifié sur l’ordonnance du patient.
- Rechercher un mésusage (automédication, co-consommations...) et en prévenir les effets secondaires éventuels.
- Ne pas oublier d’interroger le métier en cas de prescription de médicaments psychoactifs (cf questions ci-dessus), rechercher des activités professionnelles à risques ou à haute responsabilité.
L’Agence nationale de sécurité du médicament et des produits de santé (ANSM) publie régulièrement la liste des médicaments susceptibles d’altérer la vigilance, reconnaissables grâce à un pictogramme décliné en trois couleurs (jaune, orange, rouge) : éduquer le patient à la reconnaissance de ces pictogrammes.



Particularités des personnes sous traitements de substitution aux opiacés
Les personnes sous méthadone, buprénorphine haut dosage ou BHD (Subutex et génériques, buprénorphine + naloxone (Suboxone)) peuvent exercer tout type d'activité professionnelle. Jurisprudence.
La vigilance et la mémoire immédiate pouvant être légèrement altérées à l'initiation du traitement, un arrêt maladie pourra se justifier durant cette période et il conviendra d’en informer le patient.
Au delà, le médecin devra seulement être attentif à un mésusage éventuel (non respect de la posologie, polyconsommations...).
Prendre en charge en réseau les patients dépendants

Les recommandations de la Direction Générale de la Santé (DGS) (circulaire du 16/5/2007 relative à l’organisation du dispositif de prise en charge et de soins en addictologie) et de la Société Française d’Alcoologie, préconisent une prise en charge du patient dépendant en réseau, qui s’articule autour du « trépied » médecin généraliste, CSAPA, et médecin du travail si le patient est salarié.
Place du médecin généraliste dans le réseau
Le médecin généraliste :
- repère le mésusage et fait une intervention brève
- fait un bilan des complications d’intoxications chroniques et/ou adresse son patient à un réseau de spécialistes
- prescrit un traitement médicamenteux (réduction de la consommation, maintien de l’abstinence, prévention de la rechute)
- prévient le syndrome de sevrage
- met en place une prise en charge psychosociale et/ou psychiatrique s’il y a lieu.
- prescrit un arrêt de travail :
- Les arrêts de travail sont indispensables en cas de risque au travail pour le patient ou ses collègues.
- S’ils sont répétés, ils sont un facteur de désinsertion socioprofessionnelle.
- Il est souhaitable d’optimiser l’arrêt de travail en fixant des objectifs négociés avec le patient.
- En cas de sevrage, l’arrêt de travail pourra être prolongé d’une semaine après la date de sortie d’hospitalisation.
- n’hésite pas à travailler en réseau avec les structures spécialisées en addictologie.
Adresser le patient à une structure spécialisée en addictologie
Les principales structures spécialisées en addictologie sont :
- Les Centre de soins, d’accompagnement et de prévention en addictologie (CSAPA), financés par l’Assurance maladie, qui assurent une prise en charge médicale, psychologique, sociale et éducative pour toute personne ayant des conduites addictives ;
- Les Consultations jeunes consommateurs (CJC), pour les moins de 25 ans ;
- Les services d’addictologie des centres hospitaliers.
Consulter l’annuaire national des structures spécialisées en addictologie http://www.drogues-info-service.fr/Recherche-professionnelle-multicriteres
Le médecin traitant ou le médecin du travail propose au patient une consultation dans un centre de soins spécialisé :
- Dès qu’il repère un mésusage, ou :
- En cas d’échec d’interventions précédentes ;
- En cas de mésusage sévère (dépendance physique sévère, comorbidités somatiques et psychiatriques ou situation sociale précaire).
Autres soutiens possibles :
- Les mouvements associatifs d’aide et de soutien
- Les numéros verts pour une écoute téléphonique :
| Ecoute Alcool | Ecoute Cannabis | Drogues Info Service |
| Tél. 0811 91 30 30 | Tél. 0811 91 20 20 | Tél. 0800 23 13 13 |
| www.drogues-info-service.fr - Rubrique « Vos questions / Nos réponses » | ||
Adresser le patient au médecin du travail
Le médecin du travail écoute le salarié et analyse son poste de travail.
Il peut :
- soustraire le salarié d’une situation à risque liée à la prise de substances psycho-actives pour lui-même ou la collectivité de travail ;
- proposer, le cas échéant, un aménagement ou une mutation de poste temporaire ou définitive, et/ou une surveillance médicale adaptée.
Le médecin praticien et le médecin du travail sont tenus au secret professionnel. Le médecin praticien peut communiquer des informations au médecin du travail, avec l'accord de son patient ou par son intermédiaire en lui remettant un courrier.
Quand contacter le médecin du travail?
- Le plus tôt possible pour éviter une désinsertion professionnelle (risque d’inaptitude médicale au poste de travail).
- Lorsqu’on repère un risque lié au poste ou lié au trajet domicile-travail.
- Quand il y a une souffrance attribuée au travail.
Comment contacter le médecin du travail ?
Ne pas hésiter à adresser le patient au médecin du travail à tout moment. Le salarié peut demander une visite médicale occasionnelle s’il est en activité, ou une visite de pré reprise s’il est en arrêt.
Coordonnées du médecin du travail :
- sur l’avis d’aptitude remis lors de chaque visite médicale du travail,
- sur un panneau d’affichage (normalement obligatoire) dans l’entreprise.
- Coordonnées des services de santé au travail de la région PACA accessibles dans l’annuaire du SISTEPACA
Mobiliser le réseau de maintien dans l’emploi
Le médecin du travail est l’acteur pivot à solliciter pour maintenir un salarié dans son emploi, s’il est sollicité précocement. Les autres acteurs du réseau de maintien dans l’emploi apportent leur aide complémentaire : médecin conseil, assistantes sociales, Cap Emploi.
Voir la fiche Maintien dans l’emploi.