Grossesse et travail
Grossesse et travail : de quoi parle-t-on ?

En cas de grossesse, d’allaitement ou quand les femmes sont en âge de procréer, les conditions de travail peuvent devenir un risque pour la future mère et/ou l'enfant.
Le médecin généraliste, le gynécologue obstétricien, la sage-femme et le médecin du travail doivent sensibiliser les femmes en âge de procréer aux risques éventuels pour la grossesse afin qu’elles bénéficient des mesures de prévention adaptées.
Les professionnels de santé doivent également conseiller aux femmes enceintes d’informer leur médecin du travail dès qu’elles ont connaissance de leur grossesse (Contacter le médecin du travail).
Quelques chiffres sur l’emploi des femmes …
En région Provence-Alpes-Côte d’Aur, en 2014, plus de 1,2 millions de femmes exerçaient un emploi (www.sirsepaca.org).
Si le taux d’emploi des femmes en 2013, (67,7 %) reste inférieur à celui des hommes (75,2 %), l’écart s’est réduit entre 2008 et 2013 (+ 4,6 % chez les femmes et + 3,2 % chez les hommes) (Tableau de bord régional santé, sécurité et conditions de travail 2016).
La prévention des risques en entreprise, vis-à-vis des situations de grossesse et de préservation de la fertilité des populations en âge de procréer, relève de la démarche de prévention globale des risques mais présente des spécificités dans le cas de certaines expositions : expositions aux agents chimiques cancérogènes mutagènes ou reprotoxiques, aux agents biologiques, à certaines contraintes physiques, au travail de nuit …
L’enquête SUMER 2010 révélait que :
- les femmes étaient 2 fois plus exposées professionnellement que les hommes à des agents biologiques potentiels (30 % contre 15,3 %)
- 1 femme sur 3 était soumise à au moins une contrainte physique intense dans le cadre de son activité professionnelle (position débout prolongée au-delà de 20h/semaine ; piétinements plus de 10h/semaine)
- 28 % des femmes étaient exposées à au moins un produit chimique dans le cadre de leur activité professionnelle
Repérer les facteurs de risques professionnels éventuels pour la grossesse

Quelles questions poser sur le travail et les activités ?
Il est important d’interroger tout patient sur son poste de travail et de recueillir des éléments sur ses conditions de travail, au même titre que sont inventoriés dans le dossier médical du patient, des éléments sur son mode de vie : consommation d’alcool, tabac, etc.
Il est indispensable de demander aux patientes leur métier et de les faire s’exprimer sur les conditions réelles dans lesquelles elles effectuent leur travail.
Amener ces patientes à préciser leur statut d’emploi permet également d’anticiper d’éventuelles situations de précarité (CDD, intérimaire, période d'essai...) ou de surmenage (indépendants, libéraux…).
Lorsqu’un désir de grossesse est exprimé, le moment est propice pour poser des questions sur le travail et sur ses risques éventuels (consultation préconceptionnelle)
Exemples de questions à poser pour repérer un risque éventuel pour la grossesse en lien avec le travail :
Horaires de travail, moyen de transport :
- Combien d'heures travaillez-vous par jour ?
- À quelle heure commencez-vous ? A quelle heure finissez-vous ?
- Vos horaires sont-ils réguliers ?
- Faites-vous un travail de jour/de nuit ? Avez-vous des possibilités de pauses ?
- Quel moyen de transport utilisez-vous ? Quelle est la durée du trajet ?
- En cas de recours aux transports en commun, êtes-vous assise pendant le trajet ?
- …
Les contraintes et risques physiques :
- Portez-vous des charges lourdes ?
- Restez-vous longtemps debout ou assise ?
- Avez-vous des escaliers à monter fréquemment ou difficiles ?
- Travaillez-vous dans une ambiance chaude ou froide ? À l'extérieur ?
- Êtes-vous exposée à des vibrations ?
- Êtes-vous exposée à des bruits importants ?
- Êtes-vous exposée à des rayonnements ?
- …
Risques chimiques et biologiques :
- Manipulez-vous des produits chimiques lors de votre travail ? Lesquels ? (Produits de nettoyage, peintures, solvants, colles, pesticides et autres produits phytosanitaires, teintures ... ?)
- Respirez-vous de la poussière ? des vapeurs ? des fumées ... ?
- Êtes-vous exposée à des microbes (virus, bactéries ...) ?
- Êtes-vous en contact avec des malades, avec des jeunes enfants, avec des animaux ?
- Quel métier fait votre conjoint ? (Rechercher un risque transmis par l'environnement du conjoint comme une contamination par le plomb sur les vêtements de travail du potier/céramiste ...)
- …
Vécu du travail :
- Pénibilité
- Estimez-vous que votre travail soit pénible en dehors de votre état de grossesse ?
- Selon vous, votre grossesse va-t-elle accentuer la pénibilité de votre travail ?
- Pensez-vous que votre travail puisse être exercé tout au long de la grossesse ?
- Souffrance liée au travail (Conduite à tenir face à la souffrance psychique liée au travail des patients)
- Comment ça se passe à votre travail ? Avec les collègues ? Avec les responsables ? Avec d'autres contacts ? Dans quel état d’esprit allez-vous au travail ?
- Avez-vous peur d'annoncer votre grossesse à votre employeur ?
- Quand pensez-vous lui annoncer votre grossesse ?
- Avez-vous annoncé votre état de grossesse au médecin du travail ?
- …
Si vous repérez un risque en lien avec le travail et si la patiente n'a pas consulté son médecin du travail depuis le début de sa grossesse, une consultation avec celui-ci est recommandée (Contacter le médecin du travail).
Les principaux métiers à risque

Il faut savoir que certains travaux présentant des risques déterminés sont formellement interdits aux femmes enceintes et allaitantes par le Code du Travail (Les risques règlementés pendant la grossesse).
Pour autant, il est important de rechercher pour chaque métier des facteurs de risques susceptibles de présenter des risques pour la femme enceinte ou allaitante. En effet, si certains métiers sont connus pour présenter des risques avérés ou potentiels pour la grossesse, le risque d’atteinte à la santé de la mère et/ou de l’enfant à naitre dépend souvent des conditions réelles d'exercice du travail : il est donc important que ce risque soit évalué et déterminé au cas par cas.
La liste des principaux métiers à risque en cas de grossesse, donnée ci-dessous n'est pas exhaustive. Elle a été élaborée à partir de l'Avis d'experts « Grossesse et travail » de l'INRS (2010).
En cas de doute sur la comptabilité entre l’état de grossesse et le maintien de l’activité professionnelle ; il faut orienter sans délai la patiente vers le médecin du travail (Contacter le médecin du travail).
- Les métiers de la santé
- Les métiers en contact avec les animaux
- Le personnel de laboratoire
- Le personnel au contact des enfants en bas âge
- Les activités agricoles et horticoles
- Les métiers des services :
- Coiffeuses, esthéticiennes et assimilées
- Métiers du nettoyage et de l'entretien, pressing
- Métiers de la restauration et de la vente
- Les métiers de l'industrie et de l'artisanat
La liste ci-dessus des métiers « à risques en cas de grossesse » n’est pas exhaustive. D’autres métiers « à risque » ne sont pas mentionnés ici, car ils ont fait l'objet de peu d'études. A titre d’exemple, on pourrait citer le métier de céramiste (exposition au plomb).
Les principaux risques professionnels

Il faut savoir que certains travaux présentant des risques déterminés sont formellement interdits aux femmes enceintes et allaitantes par le Code du Travail (Les risques règlementés pendant la grossesse).
Il existe un certain nombre de facteurs de risques professionnels pour lesquels des effets sur le déroulement de la grossesse sont avérés.
Remarques :
- Des femmes peuvent se présenter en consultation avec une liste de produits qu'elles s’inquiètent de manipuler. La prudence s'impose, particulièrement lorsque certaines phrases et pictogrammes signalant des risques sont retrouvées sur les étiquettes des produits.
- Ne pas oublier qu'en cas d'allaitement les produits chimiques peuvent passer dans le lait et, pour certains, intoxiquer l'enfant.
Le tableau suivant présente, de façon non exhaustive et à titre indicatif, quelques principaux facteurs de risques pour la femme enceinte et leurs effets avérés (Source : Avis d'expert de l'INRS).
Avertissement :
- Produits chimiques : une centaine de produits toxiques pour la reproduction ont été répertoriés, l'objectif ici n'est pas de les lister.
- Substances cancérogènes ou mutagènes : elles ne sont généralement pas classées toxiques pour la reproduction, mais l'exposition à ces produits est très clairement dangereuse pour une femme enceinte.
En cas de doute sur la comptabilité entre l’état de grossesse et le maintien de l’activité professionnelle ; il faut orienter sans délai la patiente vers le médecin du travail (Contacter le médecin du travail).
| Type de risques | Effets avérés | Particularités |
|---|---|---|
| Les risques chimiques | ||
| Plomb | Malformations suite à une exposition in utero
Avortements, prématurité, retard |
Risque pendant la grossesse et l'allaitement (classé toxique pour la reproduction, exposition interdite pendant la grossesse et l'allaitement). Risque persistant même si l'exposition a cessé. Relargage osseux en cas de fracture. Diagnostic facile et faisable : Dosage possible du plomb dans |
| Monoxyde de carbone | Suite à une exposition in utero : Fausse couche, retard psycho-moteur, épilepsie, anomalies cérébrales chez l'enfant |
Diagnostic facile et faisable : dosage possible du CO dans le sang
Tout foyer de combustion cheminée chauffage, gaz d'échappement automobile, moyen de cuisson mal réglé ... |
| Méthyl mercure | Malformations suite à une exposition in utero (Troubles neurologiques chez la mère, anomalies neurologiques chez l'enfant en cas d'ingestion) | Classé toxique pour la reproduction, exposition interdite pendant la grossesse et l'allaitement. |
| Certains solvants organiques | Avortements, hypotrophie | La plupart des solvants organiques ne sont pas classés reprotoxiques mais ils ne sont repérables que par des spécialistes de la prévention ; ils sont présents dans de nombreux produits industriels, dans des solvants de nettoyage, des peintures, des mastics, et sont utilisés dans des laboratoires, garages, fabricants de chaussures ... |
Autres produits :
|
En cas de besoin, contacter le médecin du travail ou le centre anti-poison pour en savoir plus sur la dangerosité du produit pour la grossesse et/ou l’allaitement. |
|
| Les risques du travail physique, de la posture, des contraintes thermiques, des vibrations et du bruit | ||
| En fonction de l'âge de la grossesse et de l'état de santé de la mère. | La perception de la pénibilité du travail ressentie par la patiente doit être le point focal pour décider de changer/aménager le poste/interrompre le travail. | |
|
|
|
| Exposition aux vibrations | Risques accrus d'accouchement prématuré | Prudence en début, fin de grossesse et au retour au travail (faiblesse de la sangle abdominale et du plancher pelvien) |
| Exposition au bruit professionnel |
|
|
| Cumuls de contraintes physiques (travail physique, horaires prolongés, posture debout prolongée ...) | Risque de prématurité +/- hypotrophie |
|
| Les risques des champs électro-magnétiques | ||
| Pas d'effet avéré chez l'homme ; l'exposition à des niveaux élevés aux ondes électro-magnétiques est susceptible d'entraîner une hyperthermie du fœtus, qui entraîne malformations, avortements ou accouchements prématurés chez l'animal. | Certains procédés industriels sont susceptibles d'être à risque ; contacter le médecin du travail. | |
| Les risques des rayonnements ionisants | ||
| Avortements, malformations, retard de développement intellectuel, retards de croissance, cancers. | La radiosensibilité dépend de l'âge de la grossesse mais peut persister durant la plus grande partie de la grossesse (anomalies du SNC ou potentiel cancérogène). | |
| Les risques organisationnels et psychosociaux | ||
| Le travail de nuit et le travail posté | Survenue d'avortements spontanés et d'accouchements prématurés possibles (significativité limite). | Particularités du travail de nuit : à la demande de la salariée ou sur les recommandations du médecin du travail, un poste de jour doit être proposé. |
| Le stress au travail | Facteur d'hypotrophie ou d'accouchement avant terme (peu d'études, résultats discordants). | S'il existe, cet effet est vraisemblablement modéré, mais à prendre à considération. |
| Les risques biologiques graves pour la mère et/ou l'enfant | ||
| Exemples : Maladies interhumaines : rubéole, cytomégalovirus, parvovirus B19, varicelle |
Certains agents infectieux sont susceptibles d'entrainer des formes graves de maladies chez la mère (varicelle, grippe, hépatite E), d'autres peuvent entraîner des risques pour l'embryon ou le fœtus: avortement, malformations, prématurité, retard de croissance, conséquences de l'hyperthermie maternelle ... | Métiers de la santé, contact avec la petite enfance (hôpitaux, crèches, écoles, garderies ...), mais le risque est ubiquitaire. Les risques sont fonction de l'âge gestationnel au moment de la contamination et de l'agent en cause. |
| Zoonoses : brucellose, fièvre Q, listériose, toxoplasmose... | Métiers liés aux zoonoses | |
Suivre la grossesse et la maternité des femmes actives

L'organisation générale du suivi de la grossesse
Le programme de suivi des femmes enceintes par leur organisme de protection sociale
Le programme complet de ce suivi, la date de déclaration de la grossesse, le calendrier des consultations, examens, séances d’éducation à la santé, etc. prises en charge dans le cadre de la maternité ainsi que d’autres renseignements utiles, sont disponibles sur les sites de l’Assurance maladie, pour le régime général, et de la Mutualité sociale agricole, pour le régime agricole.
La durée du congé de maternité
La durée du congé varie en fonction du type de grossesse (multiple ou non) et de la situation familiale (Code du travail 1225-17) :
|
Nombre d'enfants |
Période prénatale (semaines) |
Période postnatale (semaines) |
Durée totale congé (semaines) |
|---|---|---|---|
|
1er ou 2e enfant |
6* |
10 |
16 |
|
3e enfant ou plus |
8* |
18 |
26 |
|
Si jumeaux |
12* |
22 |
34 |
|
Si triplés ou plus |
24* |
22 |
46 |
|
Congés supplémentaires pour grossesse ou suites de couches pathologiques** |
+ 2 |
+ 4 |
|
* Cette période pourra être réduite à la demande de la salariée, sous réserve d'un avis favorable du professionnel de santé qui la suit, à une durée incompressible de 3 semaines ; cette période de suspension de travail s'ajoute dans ce cas à la période prévue après l'accouchement.
** Les congés supplémentaires font partie du repos prévu pour la maternité ; ils sont indemnisés au titre de la maternité. En dehors des congés de maternité et des congés supplémentaires, tout arrêt de travail est indemnisé au titre de la maladie.
Le Code du travail interdit d'employer une salariée :
- dans une période de 8 semaines au total avant et après son accouchement ;
- dans les 6 semaines qui suivent son accouchement.
Depuis 2002, le père peut bénéficier de la part de l’Assurance Maladie, de 11 jours ouvrables consécutifs de paternité, qui s'ajoutent aux 3 jours accordés par l’employeur pour la naissance ou l’adoption d’un enfant. La durée du congé de paternité est allongée à 18 jours en cas de naissance multiple. Le père est libre de prendre ces congés dans les 4 mois suivant la naissance.
Le carnet de santé maternité envoyé par le Conseil départemental
De nombreux conseils sont disponibles dans le carnet de santé maternité (ou carnet de grossesse) fourni par les Conseils départementaux. Il comporte notamment des informations sur la thématique « Maternité et travail ».
Le Code du Travail et la protection des femmes pendant la grossesse et le congé de maternité
Des dispositions dans le code du travail existent afin de protéger les femmes et le travail des femmes au cours de leur grossesse, durant le congé de maternité et au cours de l'allaitement.
Dispositions en matière de protection des droits des salariés enceintes vis-à-vis de leur employeur
Il est interdit de licencier une femme en état de grossesse médicalement constaté, lors de son congé maternité et lors des 4 semaines qui suivent ce congé, sauf en cas de faute grave de sa part ou si l’entreprise est dans l’impossibilité de maintenir le contrat de travail pour une cause étrangère à la grossesse. Si un licenciement a lieu pour un de ces deux motifs, il ne peut prendre effet avant la fin du congé de maternité.
Dispositions en matière de protection de la santé des salariées enceintes
Si son état de santé médicalement constaté l'exige, la femme enceinte peut être affectée temporairement dans un autre emploi, à son initiative ou à celle de l'employeur (en cas de désaccord entre l'employeur et la salariée ou lorsque le changement intervient à l'initiative de l'employeur, c’est le médecin du travail qui établit la nécessité médicale du changement d'emploi et l'aptitude de la salariée à occuper le nouvel emploi envisagé).
L'affectation dans un autre établissement est subordonnée à l'accord de l'intéressée. L’affectation temporaire ne peut excéder la durée de la grossesse et prend fin dès que l'état de santé de la femme lui permet de retrouver son emploi initial. Le changement d'affectation n’entraîne aucune diminution de rémunération.
En cas de travail de nuit : l’employeur doit proposer aux femmes enceintes ou ayant accouché une affectation sur un poste compatible pendant la durée de la grossesse et pendant la période du congé postnatal, sur demande de la salariée ou sur demande écrite du médecin du travail. Cette période peut être prolongée par le médecin du travail pour une durée n'excédant pas un mois après le retour de congé post-natal de la salariée.
L'affectation dans un autre établissement est subordonnée à l'accord de la salariée. Le changement d'affectation n'entraîne aucune diminution de la rémunération.
Lorsque l'employeur est dans l'impossibilité de proposer un autre emploi à la salariée travaillant de nuit, il le lui fait savoir par écrit, ainsi qu’au médecin du travail. Le contrat de travail de la salariée est alors suspendu jusqu'à la date du début du congé légal de maternité et éventuellement durant la période complémentaire qui suit la fin de ce congé. La salariée bénéficie d'une garantie de rémunération pendant la suspension du contrat de travail, composée de l’allocation journalière de la sécurité sociale et d'une indemnité complémentaire à la charge de l'employeur (Le rôle du médecin du travail dans le cadre de la maternité des salariées).
En cas de travail à risque déterminé (Les risques réglementés pendant la grossesse) : l'employeur propose à la salariée (en état de grossesse médicalement constaté, ou après accouchement en cas de répercussions possibles sur sa santé ou sur l'allaitement) qui occupe un poste de travail l'exposant à des risques déterminés par voie réglementaire, un autre emploi compatible avec son état (par aménagement temporaire de son poste de travail ou affectation dans un autre poste de travail).
Cette proposition prend en compte les conclusions écrites du médecin du travail. Ces mesures temporaires n’entraînent aucune diminution de la rémunération.
Lorsque l'employeur est dans l'impossibilité de proposer un autre emploi à la salariée, il le lui fait savoir par écrit, ainsi qu’au médecin du travail. Le contrat de travail de la salariée est alors suspendu jusqu’à la date du début du congé de maternité et, lorsqu’elle a accouché, durant la période n’excédant pas un mois. La salariée bénéficie d'une garantie de rémunération pendant la suspension du contrat de travail, composée de l'allocation journalière de la sécurité sociale et d'une indemnité complémentaire à la charge de l'employeur.
Dispositions relatives à l'allaitement sur le lieu de travail
La femme allaitant son enfant peut le faire dans l'établissement où elle travaille et dispose pour cela d'une heure par jour pendant les heures de travail (répartie en 30 minutes le matin et 30 minutes l'après-midi).
Contacter le médecin du travail

Pourquoi contacter le médecin du travail ?
Dans son propre intérêt, il est important que la femme enceinte avertisse le médecin du travail de sa grossesse le plus tôt possible afin de pouvoir être soustraite à d'éventuels risques professionnels, et ce même avant l'annonce de la grossesse à l'employeur.
Le médecin du travail n'est pas averti systématiquement de la grossesse d'une salariée (ni des arrêts de travail des salariés en règle générale).
A propos de l’obligation d’informer l’employeur : la salariée enceinte n’a pas l’obligation de révéler son état de grossesse, que ce soit à l’embauche, durant la période d’essai ou pendant l’exécution du contrat de travail.
Elle a seulement l’obligation de prévenir l’employeur au moment de son départ en congé de maternité : elle peut donc informer l’employeur au moment où elle le souhaite, par écrit ou verbalement.
Dans son propre intérêt, il est important que la femme enceinte avertisse le médecin du travail le plus tôt possible de sa grossesse afin de pouvoir être soustraite à d'éventuels risques professionnels, même avant l'annonce de la grossesse à l'employeur.
Si le professionnel de santé suspecte un risque, il recommande à sa patiente enceinte de consulter son médecin du travail et rédige pour ce faire, un courrier ouvert à son intention.
Le médecin du travail est astreint au respect du secret médical sur l'existence d'un état de grossesse aussi longtemps que l'employeur n'en a pas été informé par la salariée elle-même. Ce secret persiste pour toutes anomalies ou complications qui peuvent être liées à cet état.
Quel est le rôle du médecin du travail dans le cadre de la maternité des salariées?
Il évalue les risques du poste de travail vis-à-vis de la grossesse et/ou de l’allaitement et en informe la salariée.
Il propose des aménagements de poste si nécessaire.
Pour certains risques réglementés : le Code du Travail prévoit que l’employeur propose temporairement à la salariée, un poste compatible avec son état de grossesse, sans diminution de sa rémunération. En cas d’impossibilité de reclassement, le contrat de travail de la femme enceinte exposée, est suspendu temporairement avec maintien du salaire (Le code du travail et la protection des femmes pendant la grossesse et le congé de maternité) ; la procédure est le plus souvent déclenchée par le médecin du travail, qui peut être alerté par le médecin ou la sage-femme qui suit la grossesse.
Pour un travail de nuit : le Code du travail prévoit que l’employeur, en cas de grossesse médicalement constatée, est tenu de réaffecter sa salariée sur un poste de jour. En cas d’impossibilité de reclassement, la notification de non reclassement délivré par l’employeur, permettra la suspension du contrat de travail sans perte de rémunération pour la salariée (Le code du travail et la protection des femmes pendant la grossesse et le congé de maternité).
Le suivi médical par la médecine du travail pendant et après la grossesse
Depuis le 1e janvier 2017, les salariés nouvellement recrutés bénéficient d’une visite d’information et de prévention (VIP) dans les 3 mois suivants la prise de poste. Cette visite peut être effectuée par un collaborateur médecin, un interne en médecine du travail ou un infirmier en santé au travail. Le délai entre 2 visites est fixé par le Médecin du travail en fonction des conditions de travail, de l’âge et de l’état de santé du salarié et ne peut excéder 5 ans.
Dans certains cas, cette visite d’information et de prévention doit être effectuée avant la prise de poste (travail de nuit, jeunes de moins de 18 ans, expositions à certains risques…).
Les femmes enceintes, venant d’accoucher ou allaitant leur enfant peuvent bénéficier à tout moment, si elles le souhaitent d’une visite avec le médecin du travail, dans le cadre d’un suivi individuel adapté (SIA) afin de proposer notamment des adaptations de postes ou l’affectation à autre poste.
Suite à un congé de maternité, la salariée bénéficie d’un examen de reprise du travail obligatoire, par le médecin du travail, dans les 8 jours suivants la reprise (C’est également le cas pour tout arrêt de travail pour maladie professionnelle et pour tout arrêt de travail de plus de 30 jours).
Conseiller la visite de pré-reprise
En cas de projet d’allaitement, le médecin traitant peut encourager sa patiente à rencontrer le médecin du travail au cours d’une visite de pré-reprise en amont de la date de retour au travail de la salariée, afin que les mesures de prévention aient pu être mises en œuvre au moment de la reprise.
Où trouver les coordonnées des services de prévention et de santé au travail ?
En cas de doute sur un risque au travail, dans le cadre de la grossesse ou de l’allaitement notamment, ne pas hésiter à contacter le service de prévention et de santé au travail.
Autre interlocuteur possible : la consultation de pathologie professionnelle de votre région
En l’absence de médecin du travail (travailleurs indépendants, chefs d’entreprises…), prendre conseil auprès de la Consultation de pathologie professionnelle est une possibilité pour le médecin traitant.
Les Consultations de pathologie professionnelle (ou Centres de consultation de pathologies professionnelles (CCPP), dans le cadre de la grossesse permettent une aide :
- à la détermination des nuisances professionnelles
- à l'évaluation des risques pour la santé.
Il existe une CCPP par région : voir directement les coordonnées de la CCPP en région PACA et voir les coordonnées dans les autres régions : annuaire)
Des ressources pour le médecin traitant
- En cas d’intoxication aigue à des produits chimiques : le centre antipoison.
- En cas de questions sur le risque tératogène ou lors de l’allaitement des médicaments, des vaccins, des radiations : Centre de référence des agents tératogènes (CRAT).
- En cas de questions sur une exposition à des produits chimiques : le Département Etudes et Assistance Médicales de l'Institut national de recherche et sécurité (INRS).
Exposition aux perturbateurs endocriniens pendant la grossesse

Les perturbateurs endocriniens sont des substances chimiques ayant un effet suspecté sur le développement fœtal et la fertilité. Ils sont très nombreux et très présents dans notre environnement via les objets, l’alimentation… Certaines professions peuvent être particulièrement exposantes et entrainer un éventuel risque, notamment pendant la grossesse. Il convient donc, devant toute grossesse voire désir de grossesse, d’interroger la femme sur son activité professionnelle pour déterminer si elle nécessite un avis spécialisé de son médecin du travail pour une éventuelle adaptation ou éviction de son poste de travail le plus précocement possible.
- Qu’est-ce qu’un perturbateur endocrinien ?
- Effets suspectés sur la santé et caractéristiques des perturbateurs endocriniens
- Les différentes sources d’exposition professionnelle aux perturbateurs endocriniens
- Prise en charge d’une femme enceinte devant une suspicion d’exposition professionnelle aux perturbateurs endocriniens
Qu’est-ce qu’un perturbateur endocrinien ?
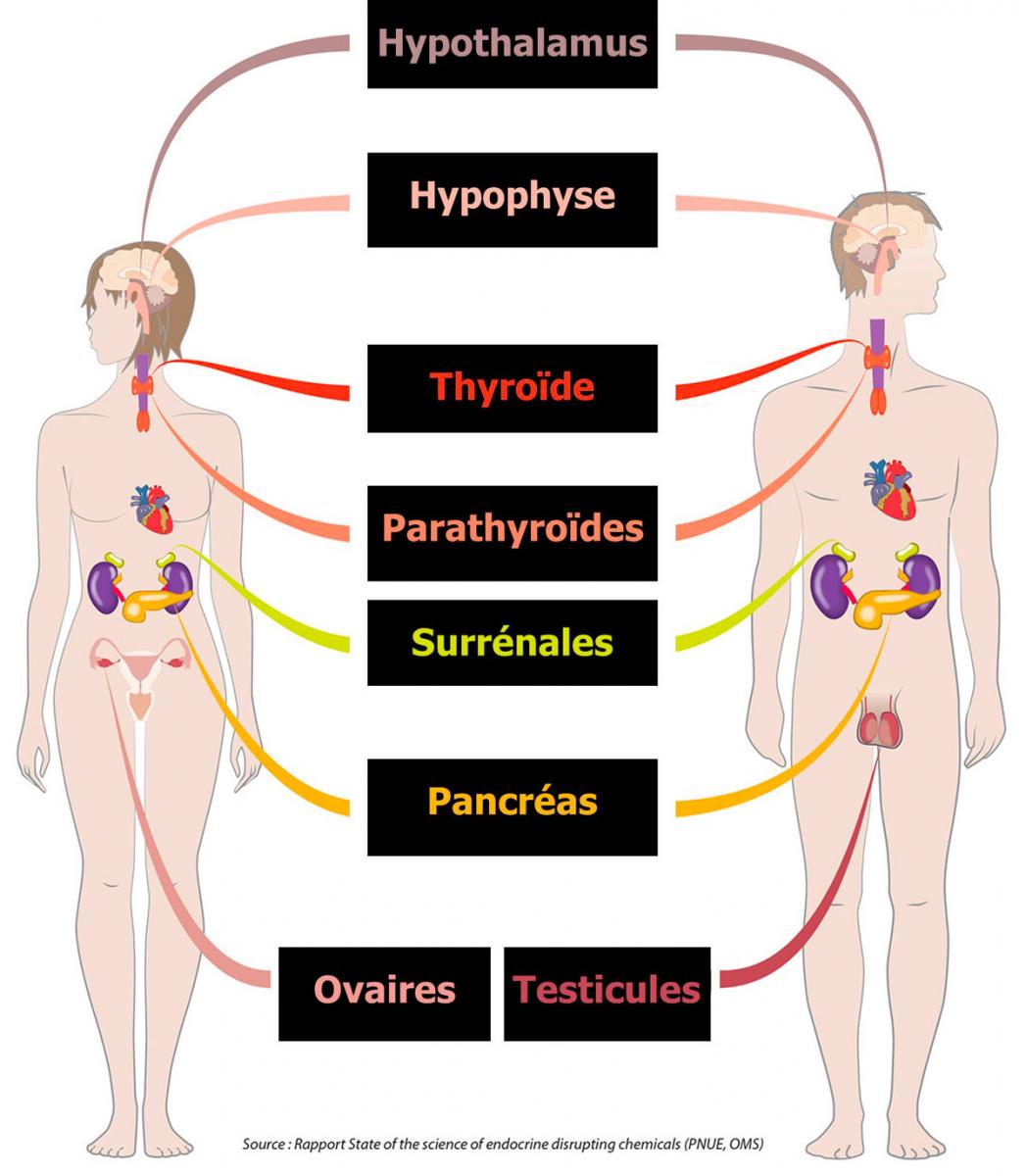
Selon l’Organisation mondiale de la santé (OMS), un perturbateur endocrinien (PE) est une substance, ou un mélange de substances, qui altère les fonctions du système endocrinien et de ce fait induit des effets néfastes dans un organisme intact, chez sa progéniture ou au sein de (sous)-populations.
Ces substances peuvent interférer avec le système hormonal à chacune de ses étapes : transport, métabolisme, production, régulation des gènes, activation…
Il existe plusieurs mécanismes d’action : mimer ou bloquer l’action d’une hormone (effet agoniste et antagoniste), ou perturber la production ou la régulation d’une hormone ou de son récepteur.
De nombreux projets de recherche sont en cours sur les PE, et le nombre de substances identifiées comme PE ne cesse d’augmenter : en 2013 l’OMS en comptait 177 alors qu’ils sont aujourd’hui indénombrables.
Pour aller plus loin :
Une liste en anglais des substances suspectées ou reconnues comme étant des PE dans la règlementation européenne sur les produits chimiques edlists.org est progressivement mise à jour au fur et à mesure des évaluations des substances réalisées par les Etats membres, et notamment par l’ANSES pour la France. Cette liste n’est pas associée à un étiquetage spécifique et ne fait à ce jour pas l’objet de réglementation pour faciliter la substitution de substances ou l’éviction de poste.
Effets suspectés sur la santé et caractéristiques des perturbateurs endocriniens
En raison de leur multiplicité et de la diversité des expositions au cours d’une vie humaine, il est très difficile d’établir un lien causal entre l’exposition aux PE et la survenue de pathologies. Néanmoins, la recherche, toujours en cours, suspecte leur implication dans l’apparition de certaines maladies :
- Altération de la fonction de reproduction
- Troubles de la fertilité : diminution de la quantité et de la qualité du sperme[1], baisse de la testostérone, anomalies de la fonction ovarienne ;
- Anomalies de l’implantation et du développement du fœtus (faible poids de naissance, prématurité, troubles du comportement[2]) ;
- Effets sur l’appareil reproducteur : cryptorchidie, hypospadias, hypoplasie testiculaire, kystes des épididymes, endométriose, ovaires polykystiques[3], puberté précoce ;
- Cancers hormono-dépendants : testicules, prostate, sein[4], utérus et ovaires
- Troubles métaboliques : obésité, diabète[5], perturbations thyroïdiennes, maladies cardio-vasculaires
L’exposition aux perturbateurs endocriniens a plusieurs caractéristiques :
- Les effets sur la santé semblent plus importants à certaines périodes d’exposition (fenêtres de susceptibilité) : vie fœtale, début de la vie, adolescence et grossesse
- On peut observer un effet transgénérationnel (effets délétères s’exprimant sur la ou les générations suivantes – cas du distilbène)
- Certains PE sont lipophiles et peuvent donc s’accumuler dans les graisses. On peut ainsi les retrouver à des taux non négligeables dans l’organisme, et ce même longtemps après une exposition
- Il existe aussi très souvent un effet cocktail (multiplication de la toxicité en cas d’exposition simultanée à plusieurs PE) en raison de leur grand nombre et des multiples situations d’exposition potentielles
- Il n’existe pas de dose seuil
- Les effets des PE sur la santé ne sont pas linéaires : certains effets apparaitraient à faibles doses, diminueraient lorsque l’on accroît les doses et augmenteraient à nouveau pour des doses élevées (courbe en U)
ATTENTION : De nombreuses interrogations persistent. Les mécanismes d’action des PE et leurs effets sur la santé, sont encore loin d’être connus et font l’objet de nombreuses études. Il n’en demeure pas moins que des précautions s’imposent et qu’il convient de mettre en place une démarche de prévention visant à limiter, à défaut de supprimer l’exposition des travailleurs et tout particulièrement celle des femmes enceintes/allaitantes ou en âge de procréer.
Pour aller plus loin :
La cohorte PELAGIE (pour Perturbateurs endocriniens : étude longitudinale sur les anomalies de la grossesse, l’infertilité et l’enfance) suit, depuis 2002, 3 500 couples mères-enfants habitant en Bretagne. Elle vise à étudier l'impact de contaminants environnementaux sur le développement intra-utérin, puis sur celui de l'enfant.
Les différentes sources d’exposition professionnelle aux perturbateurs endocriniens
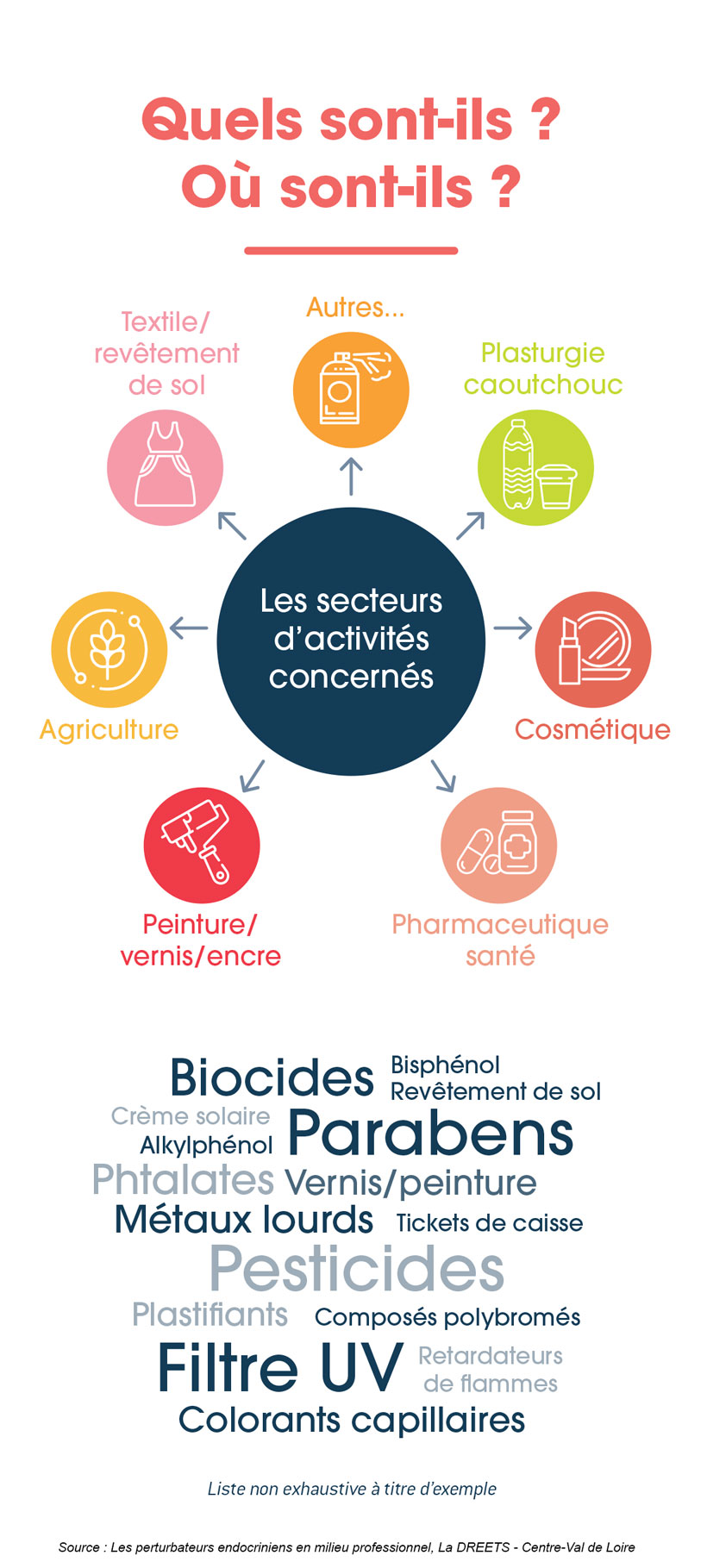
Les PE sont utilisés dans de nombreux produits de l’environnement domestique et professionnel de vos patients. La contamination peut se faire via divers milieux (eau, aliments, air, poussières) et via l’utilisation de produits ou articles de consommation. La pénétration des PE dans l’organisme se réalise par toutes les voies : inhalation, ingestion, passage percutané, voire voie parentérale (chez le patient via le matériel médical).
Certaines professions doivent vous faire rechercher ou suspecter une exposition potentielle aux PE. C’est le cas par exemple du métier de la coiffure et de l’esthétique, du nettoyage, de l’agriculture, de l’industrie, du secteur de soins (personnels soignants), …
Cette liste n’est pas exhaustive, du fait de la multiplicité des PE. De nombreux professionnels peuvent en effet être potentiellement exposé.
Voici une liste de questions concrètes qui peuvent vous permettre de rechercher une exposition professionnelle aux PE chez une femme enceinte :
- Est-ce que vous travaillez dans un des secteurs représentés dans le schéma ci-dessus ?
- Est-ce que vous êtes exposée à des produits chimiques ? Lesquels ?
- Les produits que vous utilisez sont-ils dangereux ?
- Certains de ces produits chimiques ont-ils une étiquette avec le pictogramme
 et les mentions « peut (ou susceptible de) nuire à la fertilité ou au fœtus » ou « peut être nocif pour les bébés nourris au lait maternel »
et les mentions « peut (ou susceptible de) nuire à la fertilité ou au fœtus » ou « peut être nocif pour les bébés nourris au lait maternel » - Pensez-vous être exposée à des perturbateurs endocriniens ?
Si votre patiente a déjà eu des fausses couches ou des problèmes de fertilité, une vigilance plus particulière est nécessaire. Vous pouvez ainsi l’adresser à la plateforme CREER.
La plateforme CREER (Couple Reproduction Environnement et Risque) du CHU de Marseille est dédiée à l’évaluation des expositions environnementales (qu’elles soient professionnelles ou extra-professionnelles) susceptibles d’avoir un effet sur la reproduction (fertilité, grossesse). Sur la base de l’évaluation réalisée, des conseils personnalisés sont délivrés pour réduire le plus possible ces expositions. Cette plateforme est pluridisciplinaire, regroupant gynécologue obstétricien, biologiste de la reproduction, sage-femme spécialisée en santé environnementale, addictologue et médecin du travail (intervenant dans le cadre du Centre de Consultations de Pathologie Professionnelle).
Une consultation auprès de la plateforme CREER peut être sollicitée directement en écrivant à l’adresse suivante :
claire.sunyach@ap-hm.fr ou par téléphone 04 91 38 42 57
Prise en charge d’une femme enceinte devant une suspicion d’exposition professionnelle aux perturbateurs endocriniens
Devant une suspicion d’exposition professionnelle d’une patiente/salariée enceinte à des PE ou en cas de doute sur la comptabilité entre l’état de grossesse et le maintien de l’activité professionnelle, le médecin du travail est l’acteur ressource :
- Vous, médecin de soin, orientez donc rapidement votre patiente enceinte vers son médecin du travail en l’invitant à solliciter auprès de lui une visite à la demande pour qu'elle puisse être conseillée même si elle ne souhaite pas encore en informer son employeur.
- Votre patiente/salariée enceinte demande ainsi le plus précocement possible à son médecin du travail une visite à la demande (visite occasionnelle) pour évaluer avec lui ses risques d’exposition professionnelle. Le médecin du travail est astreint au respect du secret médical sur l'existence d'un état de grossesse aussi longtemps que l'employeur n'en a pas été informé par la salariée elle-même.
- Le médecin du travail pourra ainsi évaluer son exposition.
- S’il y a une exposition avérée, le médecin du travail, en relation avec l’employeur, pourra rechercher des solutions d’aménagements de poste en fonction des situations :
- Si la femme enceinte (ou allaitante) est exposée à des PE classés Agents avérés ou supposés toxiques pour la Reproduction (catégories R1A ou R1B ou catégorie supplémentaire des effets sur ou via l’allaitement tels que décrits dans le code du travail - articles R. 4412-59 à R. 4412-93) ou aux quelques autres toxiques qui rentrent dans le cadre des risques réglementés pendant la grossesse, elle peut être affectée temporairement dans un autre emploi. Si cela est impossible, elle verra son contrat suspendu pour la durée de la grossesse.
Dans ces 2 cas, la salariée bénéficiera d'une garantie de rémunération. - Si la femme enceinte (ou allaitante) est exposée à des PE non classés Agents avérés ou supposés toxiques pour la Reproduction, le médecin du travail pourra conseiller la patiente et l’aider à évaluer son risque et s’en protéger. Il sollicitera l’employeur pour une demande d’aménagement de poste. Si l’aménagement de poste est impossible, le cadre réglementaire ne permettra néanmoins pas à la femme enceinte de bénéficier de la garantie de rémunération.
- Si la femme enceinte (ou allaitante) est exposée à des PE classés Agents avérés ou supposés toxiques pour la Reproduction (catégories R1A ou R1B ou catégorie supplémentaire des effets sur ou via l’allaitement tels que décrits dans le code du travail - articles R. 4412-59 à R. 4412-93) ou aux quelques autres toxiques qui rentrent dans le cadre des risques réglementés pendant la grossesse, elle peut être affectée temporairement dans un autre emploi. Si cela est impossible, elle verra son contrat suspendu pour la durée de la grossesse.
Il est à noter que les salariées bénéficient d’une protection juridique contre tout risque de discrimination ou de perte d’emploi liés à la grossesse.
Exemples de mesures de prévention pouvant être mises en place par les entreprises en cas de présence de PE avec exposition potentielle de femmes enceintes ou en âge de procréer :
- Mesures liées à l’organisation du travail (changement temporaire d’affectation de la femme enceinte sur un autre poste de travail, …)
- Travail en lien avec le médecin du travail sur les substitutions possibles de produits : substitution de produits contenant des PE par des produits n’en contenant pas (par exemple, modification des produits d’entretien dans le secteur du nettoyage, …)
- Renforcement de la formation/information/sensibilisation du personnel à l’utilisation des protections collectives (aspiration à la source…) et individuelles (utilisation des EPI, renfort des mesures d’hygiène) en présence de PE et plus généralement de produits chimiques dangereux dont les CMR
En l’absence de médecin du travail (travailleurs indépendants, chefs d’entreprises…), il est possible de prendre conseil auprès de la Consultation de pathologie professionnelle ou directement auprès de la plateforme CREER.
- Au terme de la grossesse, en cas d’allaitement, une visite de pré-reprise devra être envisagée pour les femmes exposées aux PE.
- En parallèle de l’orientation de votre patiente vers son médecin du travail, il convient également de relayer auprès de votre patiente les recommandations existantes pour diminuer ou éviter l’exposition aux perturbateurs endocriniens dans la vie quotidienne (au travail et à la maison) grâce notamment aux plaquettes d’informations mises en place par l’URPS-ML PACA
Pour aller plus loin
Perturbateurs endocriniens en milieu professionnel
Dépliants de la Direccte à destination des préventeurs
- Dépliant de la Direccte Auvergne-Rhône-Alpes
Dépliants à destination des salariés
- Dépliant de la Direccte Auvergne-Rhône-Alpes
- Dépliant de la Direccte Centre-Val de Loire
- Dépliant de l’INRS
Perturbateurs endocriniens
Guides de l’URPS ML Provence-Alpes-Côte d’Azur à destination des médecins
Vidéo webinaire CRES du Pr Patrick Fénichel, endocrinologue et gynécologue au CHU de Nice, sur le thème : « Les perturbateurs endocriniens, quelle prévention pour les patients ? »
Dépliants à destination des familles
- Dépliant de l’Association Française des Pédiatres Endocrinologues Libéraux (AFPEL)
- Dépliant du réseau Women in Europe for a common future (WECF)
Substances chimiques chez les femmes enceintes
Dépliant du projet « FEES – Femmes Enceintes, Environnement et Santé » : 10 conseils pour éviter les substances toxiques
Références :
1. Bonde JP, Flachs EM, Rimborg S, Glazer CH, Giwercman A, Ramlau-Hansen CH, et al. The epidemiologic evidence linking prenatal and postnatal exposure to endocrine disrupting chemicals with male reproductive disorders: a systematic review and meta-analysis. Hum Reprod Update. 2016;23(1):104‑25.
2. Rivollier F, Krebs M-O, Kebir O. Perinatal Exposure to Environmental Endocrine Disruptors in the Emergence of Neurodevelopmental Psychiatric Diseases: A Systematic Review. Int J Environ Res Public Health. 12 2019;16(8).
3. Hu Y, Wen S, Yuan D, Peng L, Zeng R, Yang Z, et al. The association between the environmental endocrine disruptor bisphenol A and polycystic ovary syndrome: a systematic review and meta-analysis. Gynecol Endocrinol Off J Int Soc Gynecol Endocrinol. mai 2018;34(5):370‑7.
4. Zuccarello P, Oliveri Conti G, Cavallaro F, Copat C, Cristaldi A, Fiore M, et al. Implication of dietary phthalates in breast cancer. A systematic review. Food Chem Toxicol Int J Publ Br Ind Biol Res Assoc. août 2018;118:667‑74.
5. Song Y, Chou EL, Baecker A, You N-CY, Song Y, Sun Q, et al. Endocrine-disrupting chemicals, risk of type 2 diabetes, and diabetes-related metabolic traits: A systematic review and meta-analysis. J Diabetes. juill 2016;8(4):516‑32.