Par maladies
Conduite à tenir devant une maladie d'origine professionnelle
Dermatite de contact
Dermatite : les symptômes

Le principal enjeu thérapeutique devant une dermatite de contact professionnelle est d’éviter que la maladie ne se pérennise. L’identification précoce de l’agent causal peut permettre son éviction et éviter ainsi le passage à la chronicité.
Contacter le médecin du travail est utile (prévention primaire et secondaire).
Interrogatoire
Dans la survenue des allergies professionnelles, les facteurs liés à l’individu (antécédents atopiques familiaux et personnels) ainsi que les facteurs environnementaux (profession, loisirs, bricolage..., vêtements, lessives, produits de toilette, médicaments, cosmétiques…) sont également à considérer. Le diagnostic peut être posé en fonction de l'aspect et de la localisation des lésions.
Pensez à poser les questions suivantes :
Où la dermatite a-t-elle débuté ?
Les localisations principales évoquant une origine professionnelle sont les mains (plus de 90% des cas, surtout le dos des mains, les espaces interdigitaux et les faces antérieures des poignets) et toutes les zones cutanées pouvant être concernées par contact direct ou indirect au cours des actes professionnels / les zones découvertes si manipulation de produits vaporisés ou si travail en extérieur.
Quand la dermatite a-t-elle débuté et comment évolue-t-elle ?
Les poussées sont rythmées de façon nette par les contacts. La dermatite s'améliore pendant les vacances / les périodes d’arrêts du travail et récidive dès la reprise du travail.
Quelle est la profession de votre patient ?
Les professions les plus exposées sont : le nettoyage, le secteur de la construction, les coiffeurs, les professions médicales et paramédicales, les travailleurs des métaux, de la mécanique et de l’électronique, les manipulations de matières plastiques et l’agriculture..
Votre patient porte-t-il des protections? A-t-il des doutes sur les produits qu'il utilise? Y a t-il eu un changement de produit récemment dans son entreprise?
Diagnostic
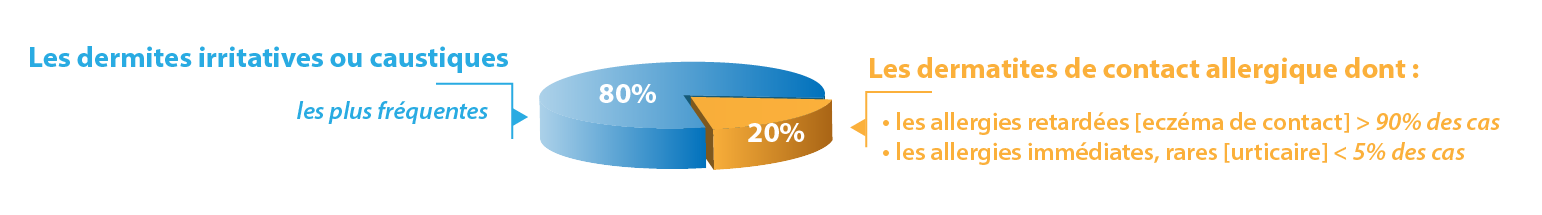
Le contact de la peau avec des substances utilisées en milieu de travail peut entraîner deux types de dermatites :
- Les dermites irritatives ou caustiques (80%)
- Les dermites de contact allergiques (20%)
- Les allergies retardées (eczéma de contact) > 90% des cas
- Les allergies immédiates, rares (urticaire) < 5% des cas
Un type de dermatite n’exclut pas l’autre.
Dermite irritative
C’est une réaction inflammatoire non immunologique de la peau à un agent irritant. Selon l’aspect clinique, qui peut être très varié, on distingue 4 types d’irritation cutanée :
- Les réactions irritatives : superficielles (derme), plutôt monomorphes (rougeur, desquamation, vésicules, pustules…)
- Les brûlures chimiques (profondes) : érythème douloureux, vésicules, nécrose
- La dermite irritative de contact aiguë, souvent liée à des frottements (souvent macules puis papules puis vésicules)
- La dermite irritative de contact chronique, difficile à distinguer de la dermatite allergique.
Distinguer la dermite irritative et l’eczéma de contact allergique
| Critères de distinction | Dermite irritative de contact (80%) | Eczéma de contact allergique (<20%) |
| Mécanisme | Non allergique | Allergique |
| Fréquence | Collective (plusieurs individus atteints simultanément) | Individuelle |
| Délai d’apparition | Rapide | Il faut un contact préalable de quelques jours avec la substance (≥ 10 jours) (période de sensibilisation). L’eczéma apparaît 1 à 2 jours après tout nouveau contact. |
| Symptômes subjectifs | Sensation de brûlure | Prurit quasi-constant (démangeaisons) |
| Aspects cliniques | Plaques érythémato-squameuses Crevasses ++ |
Phase aigue : érythème, vésicules ± suintement, oedème Phase chronique : croûtes, desquamation |
| Limite des lésions | Nette et réduite à la zone de contact ou d’utilisation d’outil | Peut déborder la zone de contact, avec des bords émiettés (le plus souvent, dos des mains, doigts). Possibilité de lésions à distance (face antérieure des poignets, avant-bras). |
| Bilan allergologique par tests épicutanés | Négatif ou aspect d’effet irritatif | Positif à la substance responsable de l’allergie. |
| Evolution des lésions | Pas d’évolution vers la chronicité après arrêt de l’exposition | Possible évolution vers la chronicité malgré l’arrêt de l’exposition (1 cas sur 2 pour l’eczéma des mains professionnel) |
La dermite de contact irritative fait le lit de la dermatite de contact allergique ;
Les personnes atopiques sont plus à risque de développer une irritation, puis, en l’absence de prévention, une dermatite de contact allergique (déficit du film lipidique cutané, peau sèche, perte en eau).
Dermatite allergique : eczéma de contact ou urticaire ?
Critères de distinction des dermatites allergiques
| Type | Eczéma de contact allergique (> 90%) | Urticaire de contact (< 5%) |
| Définition | Réaction allergique cutanée de type retardée, apparaissant de 24 à 48 heures après le contact avec l’allergène*. Une irritation cutanée (due à un contact avec des produits irritants) peut présenter parfois le même aspect clinique. | Réaction allergique cutanée de type immédiat, apparaissant dans les minutes après le contact avec l’allergène |
| Agent sensibilisant responsable | Substances de bas poids moléculaire. Par exemple : colorants, conservateurs, additifs du caoutchouc, résines, métaux, agents anti-microbiens… | Allergènes : le plus souvent des protéines d’origine animale ou végétale Par exemple, le latex naturel |
| Evolution | Possible évolution vers la chronicité | Evolution favorable après éviction |
*Pour l’eczéma, lors du 1er contact, une période de latence sans symptôme est observée (période dite de « sensibilisation »).
Il existe une forme particulière de dermatite professionnelle appelée dermatite de contact aux protéines.
Penser à une association possible avec une rhinite ou un asthme professionnel.
Autres dermatites liées au travail
Attention ! Tout aspect d’eczéma des mains ne veut pas forcément dire allergie ou irritation dues à des substances utilisées en milieu professionnel. Il peut s’agir d’autres dermatites, qui peuvent être aggravées par les conditions de travail ou bien être d’origine professionnelle sans être des dermatites de contact :
- Eczéma atopique ;
- Psoriasis ;
- Dermatites par traumatismes répétés (anciennes dermites traumitératives) beaucoup plus fréquentes que l’eczéma (dermatite des ménagères ou des métiers du bâtiment ;
- Dishydrose ;
- Dermatites par photosensibilisation. On doit distinguer deux types de réaction : photo-allergique et photo-toxique.
- Aggravation d’un eczéma ou d’une urticaire par tout facteur irritant le système nerveux (stress, contrainte, fatigue, surmenage) ;
- Mycoses cutanées TRG 46 / TRA 15, unguéales et péri-unguéales TRG 77 / TRA 15, pyodermites, anomalies de la coloration cutanée et autres dermatites professionnelles non allergiques, rares ;
- Dermatites allergiques consécutives à une infection contractée sur le lieu de travail, rares (brucellose chronique) TRG 24 / TRA 6, hépatites virales B et C TRG 45 / TRA 33.
Confirmer la maladie professionnelle
Dermite irritative
Quand la dermatite est aiguë, la clinique est suffisante (Cf. Dermatites : les symptômes).
Quand la dermatite est chronique, surtout en cas de doute avec une eczématisation, un bilan allergologique est souhaitable.
Eczéma de contact allergique
- La clinique est suffisante (Cf. Dermatites : les symptômes).
- En cas de doute ou de non récidive, des tests cutanés pourront être réalisés par des personnes entraînées pour rechercher une allergie retardée (test épicutané ou patch test) pour identifier les produits responsables de l’eczéma.
Urticaire de contact
- Les tests pour rechercher une allergie immédiate sont obligatoires (tests de contact ouverts ou open tests lus à 20 minutes, prick-tests, dosage des IgE spécifiques (RAST-CAP) lorsque cela est possible…).
Rôle du médecin du travail
- Le rôle du médecin du travail est ici capital pour orienter les batteries de tests et les substances ou les préparations à tester utilisées en milieu professionnel. L’étude du poste de travail est essentielle pour identifier les agents sensibilisants auxquels le travailleur est exposé, ainsi que les conditions d’exposition.
- Face à une allergie professionnelle, le médecin du travail doit être sollicité rapidement pour amorcer les réflexions autour du maintien dans l'emploi.
- Il est également possible d’adresser le patient au Centre Régional de pathologies professionnelles et Environnementales (CRPPE) la plus proche en l'absence de médecin du travail ou devant des formes atypiques.
Prise en charge
Il est important de mettre en place la prévention et le traitement rapidement, avant le développement de formes plus chroniques et/ou graves.
Traitement médical symptomatique
C’est au médecin traitant ou dermatologue ou allergologue de l’instaurer mais il n’a qu’une action incomplète et passagère en l’absence de mesures de protection efficaces.
Mesures en entreprise
Contrairement aux dermatites allergiques, la dermite irritative de contact peut être prévenue par une éducation sanitaire du patient pour éviter les contacts avec l'agent irritant et les lésions mécaniques de la peau (abrasion, microtraumatismes, coupures...).
Particularités de la dermatite allergique :
- Changement de produit dans l’entreprise (si possible), éviction de l’allergène indispensable ;
- Mesures de protection individuelle, port de gants, crèmes barrières ;
- Si l’éviction de l’allergène est impossible, un changement de poste sera envisagé.
Dans certains cas, une information sur les risques d’allergie croisée est nécessaire, qu’il s’agisse d’allergènes professionnels ou de la vie courante.
En cas d’arrêt de travail lié à une dermatite de contact professionnelle, il est utile d’envoyer votre patient en visite de pré-reprise auprès du médecin du travail pour envisager un aménagement ou un changement de poste de travail voire un reclassement si nécessaire (allergie).
La cause de la dermatite de contact professionnelle peut être retrouvée en dehors du travail et être responsable d'une persistance des lésions.
Déclaration en maladie professionnelle
Maladies inscrites dans un tableau
Pour la rédaction du certificat médical initial, si possible, reprendre la désignation de la maladie dans le tableau. En cas de doute, vous pouvez prendre l’avis du médecin du travail (cf. annuaire) ou de centre régional de pathologies professionnelles et Environnementales (CRPPE).
En pratique, pour en savoir plus, cliquer sur Comment déclarer ?
Les dermatites irritatives
Elles font l’objet de tableaux spécifiques, pour les patients des deux régimes, général et agricole (Cf. Les dermatites et les principaux métiers).
Les dermatites allergiques
- Pour les patients du régime général :
- Les lésions eczématiformes de mécanisme allergique sont réparées dans le cadre du tableau 65, dont la liste des principaux travaux a la particularité d’être une liste limitative de substances chimiques ou végétales allergisantes.
D’autres produits font l’objet de tableaux spécifiques (Cf. Les dermatites et les principaux métiers). - Seule l’urticaire au latex figure dans un tableau de maladie professionnelle, le tableau 95 (Cf. Les dermatites et les principaux métiers).
NB : L’urticaire étant une manifestation aigue, pour un patient affilié au régime général, penser à la déclarer en accident du travail en respectant les conditions réglementaires (fait horaire et présence de témoins).
- Pour les patients du régime agricole :
- Le tableau 44 du régime agricole, à la différence du régime général, répare les lésions eczématiformes de mécanisme allergique et les urticaires de contact pour la manipulation ou l’emploi habituels, dans l’activité professionnelle, de tous produits.
Dermatites professionnelles non inscrites dans un tableau de maladie professionnelle
Compte tenu du faible taux d’IPP attribuée aux dermatites professionnelles (généralement guérison ou légères séquelles), il n'existe pas de possibilité de les faire reconnaître en CRRMP. Il peut être utile de les signaler en maladie à caractère professionnel.
Dans le régime général, il est possible de déclarer l’urticaire en accident du travail, lorsque l'on connaît l'agent déclenchant.
Les dermatites et les principaux métiers

Dermite irritative
Les dermites irritatives sont les plus fréquentes de toutes les dermatites professionnelles. Elles concernent plus particulièrement le personnel chargé du nettoyage et de l’entretien (utilisation de solvants) et les professions du bâtiment (ciments).
Dermite irritative : Principales professions, agents et tableaux de maladie professionnelle
| Professions à risque | Agents en cause | Système de reconnaissance |
| Agriculture (paysagistes, mécaniciens…) | Solvants organiques liquides (essence, white spirit trichloréthylène…) +++ | TRG 84 TRA 48 |
| Solvants chlorés | ||
| Bâtiment et travaux publics (plombier, couvreur, carreleur, peintre, maçon métallier…) | Ciments | |
| Huiles et graisses minérales ou de synthèse | ||
| Solvants organiques liquides (essence, white spirit trichloréthylène…) +++ | ||
| Acide fluorhydrique (démoussage façade, nettoyage aluminium anodisé…) | TRG 32 | |
| Bois, transformation du bois | Poussières de bois | TRA 36 |
| Produits de traitement du bois | ||
| Chimie, pharmacie, cosmétique, industrie plastique | Ingrédients de cosmétiques : savon, crème barrière, émollients (conservateurs, parfums) | |
| dont formol et libérateurs | ||
| Fabrication de trichloréthylène | TRG 3 | |
| Coiffeurs | Teintures des cheveux : paraphénylènediamine, paratoluènediamine | TRG 15 bis |
| Métallurgie | Solvants organiques liquides (essence, white spirit trichloréthylène …) +++ |
|
| Acide fluorhydrique (nettoyage aluminium anodisé…) | TRG 32 | |
| Solvants chlorés | TRG 12 TRA 21 | |
| Nettoyage : agents d’entretien, techniciens de surface | Produits chimiques de nettoyage (utilisation de solvants et de détergents) | TRG 84 TRA 48 |
| Personnels de santé et d’entretien en milieu hospitalier | Formaldéhyde (ulcérations cutanées) | TRG 43 TRA 28 |
| Pétrochimie | Solvants organiques liquides (essence, white spirit trichloréthylène…) +++ | TRG 84 |
| Acide fluorhydrique (démoussage de façade, nettoyage aluminium anodisé…) | TRG 32 | |
| Solvants chlorés | TRG 12 | |
| Divers | Autres irritants pouvant être incriminés et faisant l’objet d’un tableau | |
Ce tableau est indicatif et non exhaustif. Pour chercher un agent allergisant n’y figurant pas, vous pouvez utiliser le moteur de recherche de l’INRS
Eczéma de contact allergique
Les allergènes responsables des eczémas de contact allergiques sont le plus souvent des substances chimiques : métaux, biocides et désinfectants, produits de coloration des cheveux. Les principales professions à risque élevé d’eczéma allergique sont bien identifiées : les coiffeurs, le personnel de santé et les professions du bâtiment.
Note pour la lecture du tableau ci-dessous :
Pour les métiers dépendants du régime agricole, il existe un tableau de référence TRA 44 qui prend en compte la manipulation ou l'emploi de tous produits. Les autres tableaux du régime agricole ne sont cités ci-dessous qu’à titre indicatif.
Pour les métiers dépendants du régime général, il existe plusieurs tableaux spécifiques selon les produits employés (chimiques, végétaux, autre...).
Eczéma de contact allergique : principales professions, agents et tableaux de maladies professionnelles
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
| Principales professions à risque | Agents en cause | Système de reconnaissance |
| Métiers du Régime Agricole | Tous produits | TRA 44 |
| Pour une majorité de professions | Caoutchouc des gants, des bottes, tuyaux, pneus… | TRG 65, 15bis, 95 |
| Agriculteurs, éleveurs, vétérinaires | Conservateurs, désinfectants et antiseptiques (dont formol et libérateurs) | TRG 43 / TRA 28 |
| Pesticides | TRG 74 | |
| Médicaments et produits vétérinaires | TRG 31, 38, 41, 50, TRA 26 | |
| Végétaux : plantes maraîchères et mauvaises herbes à lactones sesquiterpéniques, Frullania (mousse de chêne), lichens (lactones sesquiterpéniques), résines et essence de bois | TRG 65 | |
| Alimentation (cuisinier, boulanger, confiseur…) | Aliments (farines de céréales, légumes, ail, épices) | TRG 65 |
| Antiseptiques pour le lavage des mains, désinfectants de surface | TRG 43 TRA 28 | |
|
Enzymes (levure de boulanger) |
||
| Bâtiment et travaux publics (plombier, couvreur, carreleur, peintre métallier, maçon, coffreur, applicateur de surface……) | Ciments (chrome hexavalent) | TRG 8 TRA 14 |
| Goudrons de houille, huiles et brais de houille, suies de combustion du charbon | TRG 16 TRA 35 | |
| Huiles et graisses minérales ou de synthèse | TRG 36 TRA 25 | |
| Isocyanates organiques | TRG 62 TRA 43 | |
| Peintures, vernis, colles : résines époxydiques, acrylates, résines et mousses polyuréthanes | TRG 51 | |
| Solvants organiques liquides (essence, white spirit, trichloréthylène …) +++ | TRG 84 TRA 48 | |
| Huiles de coupe (usinage en métallerie) | TRG 65 | |
| Bois, transformation du bois | Poussières de bois | TRG 47 TRA 36 |
| Composants des vernis, des colles et des résines | TRG 84 TRG 65 | |
| Résines acryliques | TRG 82 | |
| Résines époxydiques entrant dans la composition des stratifiés, de colles, de vernis et de peintures | TRG 51 | |
| Chimie, pharmacie, cosmétique, industrie plastique | Fabrication du caoutchouc (furfural) | TRG 74 |
| Ingrédients de cosmétiques : | ||
| a) savon, crème barrière, émollients (conservateurs, parfums), | TRG 84 TRA 48 | |
| b) formol et libérateurs | TRG 43 TRA 28 | |
| Enzymes | TRG 63 | |
| Médicaments (streptomycine, néomycine, chlorpromazine, bétalactamines et céphalosporines, phénylhydrazine) | TRG 31, 38, 41, 50, TRA 26 | |
| Coiffeurs | Permanentes (agents fixateurs : thioglycolates) | TRG 65 |
| Persulfates (décolorants) (plus rares) | TRG 65 | |
| Teintures des cheveux : paraphénylènediamine, paratoluènediamine | TRG 15 bis voire TRG 65 | |
| Nickel des ciseaux et objets métalliques | TRG 37 | |
| Dentistes et prothésistes dentaires | Acrylates et méthacrylates des résines dentaires et adhésifs | TRG 65 TRG 82 |
| Anesthésiques et médicaments | TRG 65 | |
| Antiseptiques et désinfectants (dont formol et libérateurs) | TRG 65 TRG 43 | |
| Fleuristes et jardiniers | Pesticides | TRG 74 |
| Plantes et fleurs : tulipe, Alstroemeria, primevère, plantes à lactones sesquiterpéniques (chrysanthème…) | TRG 65 | |
| Manucures, prothésistes ongulaires | Résines et colles pour prothèses d’ongle (acrylates et méthacrylates) | |
| Métallurgie (galvanoplaste, soudeur…), sidérurgie, mécaniciens |
Antimoine |
|
| Colles : acrylates | TRG 65 | |
| Furfural | TRG 74 | |
| Huiles et brais de houille | ||
|
Huiles de coupe et graisses (biocides, chromates, émulsifiants) |
TRG 65 TRG 36 TRA 25 TRG 10 TRA 34 | |
|
Métaux :chrome, nickel, cobalt |
TRG 10 TRA 34 TRG 37 TRG 70 | |
|
Résines époxydiques (utilisation de colles, de vernis et de peintures en contenant) |
TRG 51 | |
|
Solvants organiques liquides (essence, white spirit trichloréthylène…) +++ |
TRG 84 TRA 48 | |
| Nettoyage : agents d’entretien, techniciens de surface |
Produits de nettoyage |
|
| Personnels de santé | Antiseptiques et désinfectants (dont formol et libérateurs) | |
|
Médicaments : antibiotiques, antalgiques, analgésiques |
TRG 31, 38, 41, 50, (TRA 26) | |
| Divers | Autres allergènes pouvant être incriminés et faisant l’objet d’un tableau |
Ce tableau est indicatif et non exhaustif. Pour chercher un agent allergisant n’y figurant pas, vous pouvez utiliser le moteur de recherche de l’INRS
Urticaire de contact
En milieu professionnel, ce sont les personnels de l’alimentation, les vétérinaires et agriculteurs qui sont particulièrement exposés au risque de développer une urticaire. Les agents sensibilisants principaux sont les protéines d’origine végétale et animale.
Urticaire de contact allergique : principales professions, allergènes responsables et tableaux de maladies professionnelles
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
| Professions | Allergènes | Tableaux |
| Personnels de santé Vétérinaires et assistants |
Latex des gants en caoutchouc naturel Médicaments |
|
| Métiers de l’alimentation |
Protéines animales : poissons et crustacés, viande Protéines végétales : légumes (chou-fleur…), farine Additifs divers… |
|
| Fabrication, manipulation de cosmétiques | Agents conservateurs, baume du Pérou, parfums | TRA 44 |
| Agriculteurs, éleveurs, vétérinaires | Viande, liquide amniotique au cours de l’agnelage, du vêlage… | TRA 44 |
Rhinite, asthme
Les symptômes
Les symptômes
La rhinite et/ou l'asthme professionnel surviennent avec une période de latence dans les conditions habituelles d'exercice du travail. La rhinite est souvent négligée par les patients.
Les principaux symptômes sont :
Pour la rhinite
- Prurit nasal, rhinorrhée (antérieure ou postérieure), éternuements, obstruction nasale ;
- ± associés à une conjonctivite, une hyposmie ou anosmie.
Pour l’asthme
- des symptômes respiratoires de brève durée : gêne, poids sur la poitrine, toux, sifflements etc ...
- une exacerbation des symptômes durant au moins 2 jours sans retour à la normale, nécessitant un recours inopiné aux soins.
Les symptômes sont rythmés ou aggravés par les périodes de travail, du moins au début de l’évolution.
Pensez à poser 4 questions sur les symptômes respiratoires de rhinite ou d'asthme :
- surviennent-ils sur les lieux du travail ?
- s'améliorent-ils durant le repos hebdomadaire ?
- s'améliorent-ils lors de congés prolongés ou se normalisent-ils ?
- s'aggravent-ils pendant le travail ou au décours du travail ?
Un repérage et une éviction précoces au stade de rhinite sont nécessaires, car la rhinite est un facteur de risque de l’asthme professionnel.
À noter :
- la rhinite peut évoluer indépendamment de l’asthme ;
- une fois installé, l’asthme peut évoluer pour son propre compte, même après éviction des facteurs de risque professionnels.
Les principaux métiers
Les principaux métiers
Les rhinites et asthmes professionnels sont induits par :
- des substances d'origine animale ou végétale (souvent mécanisme IgE-dépendant),
- ou par des produits chimiques ou des métaux (mécanismes mal connus).
Devant des symptômes respiratoires nouvellement apparus ou aggravés, rechercher une exposition professionnelle en interrogeant le patient sur les métiers exercés :
| Principaux métiers pouvant être concernés | % rhinite allergique professionnelle (RAP) | % asthme professionnel (AP) | Principaux risques | Tableaux |
| Métiers dépendant du régime agricole | Tous les agents végétaux et animaux | TRA 45 | ||
| Boulangers, pâtissiers | 72 % des RAP | 20% des AP | Farine de blé, de seigle | TRG 66 |
| Enzymes | TRG 63 | |||
| 10% des AP | Latex des gants (via le talc) | TRG 95 | ||
| Aldéhydes : glutaraldéhyde formaldéhyde (formol) |
TRG 66 TRG 43 |
|||
| Métiers de la santé | Ammoniums quaternaires | TRG 66 | ||
| Coiffeurs | 8% des AP | Produits de décoloration capillaire :
|
TRG 66 | |
| Personnels de nettoyage | 4-5% des AP | Etiologies multiples : acariens, ammoniums quaternaires des détergents (le spray facilite leur pénétration respiratoire) | TRG 66 | |
| Latex des gants | TRG 95 | |||
| Travailleurs du bois | 5% des AP | Nombreuses espèces de bois sensibilisantes | TRG 47-A | |
| Vernis contenant des isocyanates* | TRG 62 | |||
| Formaldéhyde | TRG 43 | |||
| Peintres Particulièrement, peintres au pistolet sur métaux (BTP, métallurgie), applicateurs de revêtements de surfaces en résine synthétique |
8% des AP | Résines, peintures, colles, vernis polyuréthanes contenant des isocyanates* | TRG 62 | |
| Autres** | Travail en présence de toute protéine en aérosol | TRG 66 | ||
| Multiplicité des agents étiologiques (près de 400 au total)** | Autres tableaux non mentionnés ci-dessus |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
* L’asthme aux isocyanates est un cas d’éviction au poste de travail
** L’enquête professionnelle approfondie relève du médecin du travail. Cependant, le site de l’INRS permet un accès facile aux tableaux de maladie professionnelle par pathologie, par agent en cause ou travaux effectués :
http://www.inrs-mp.fr/mp/cgi-bin/mppage.pl
Autres tableaux non mentionnés
|
Titre des autres tableaux non mentionnés |
Régime général |
Régime |
|
Affections respiratoires provoquées par l’acide chromique, les chromates et bichromates alcalins (rhinite et asthme) |
||
|
Affections de mécanisme allergique provoquées par les amines aromatiques, leurs sels, leurs dérivés (dont rhinite et asthme) |
|
|
|
Affections professionnelles provoquées par l’arsenic et ses composés minéraux (dont rhinite) |
||
|
Affections provoquées par les phosphates, pyrophosphates et thyophosphates d’alcoyle, d’aryle ou d’alcoylaryle et autres organophosphorés anticholinestérasiques ainsi que les phosphoramides et carbamates hétérocycliques anticholinestérasiques (dont dyspnée asthmatiforme) |
||
|
Affections respiratoires causées par les oxydes et sels de nickel (rhinite et asthme) |
TRG 37bis |
|
|
Maladies engendrées par les bétalactamines et les céphalosporines (dont rhinite et asthme) |
|
|
|
Affections respiratoires provoquées par les amines aliphatiques, les éthanolamines ou l’isophoronediamine (rhinite et asthme) |
|
|
|
Affections respiratoires provoquées par la phénylhydrazine (dont rhinite et asthme) |
|
|
| Affections professionnelles provoquées par le cobalt et ses composés (dont rhinite et asthme / dyspnée asthmatiforme) | ||
|
Affections professionnelles provoquées par le furfural et l’alcool furfurylique (dont rhinite et asthme) |
|
|
| Affections provoquées par le méthacrylate de méthyle (dont rhinite et asthme) |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Distinguer maladie professionnelle et accident du travail

La maladie professionnelle concerne :
- la rhinite récidivant en cas de nouvelle exposition au risque ou confirmée par test ;
- l’asthme aggravé par le travail ;
- l’asthme de novo induit par le travail.
L’accident du travail concerne les accidents aigus respiratoires sur les lieux du travail.
L’asthme aigu au travail dans le cadre d'un accident du travail professionnel survient sans période de latence, dans des conditions d'exposition inhabituelles voire exceptionnelles (accident, incendie, défaut de ventilation) : Syndrome d'Irritation Aiguë Bronchique (SIAB) (en Anglais, RADS pour Reactive Airways Dysfunction Syndrome). Il nécessite un traitement d'urgence, un suivi pneumologique et la rédaction d'un certificat d'accident du travail. Substances fréquemment mises en cause : chlore et dérivés, acides, isocyanates.
Confirmer la rhinite ou l'asthme

Le médecin traitant confirmera la rhinite ou l'asthme, il précisera sa sévérité, et évoquera l'origine professionnelle en collaboration avec le pneumologue, l'allergologue et le médecin du travail.
| Rhinite professionnelle | Asthme professionnel | |
| Diagnostic clinique : dépister | Rechercher les symptômes (Cf. paragraphe 1) |
Interroger : symptômes variables et réversibles au début |
| Diagnostic paraclinique : | ||
| Tests | ||
|
Allergie à des substances de haut poids moléculaire (PM) (principalement protéine animale ou végétale) (Recommandation 9) |
Tests cutanés (PRICK tests) et/ou tests d’IGE - réactivité sérique (RAST, in vitro) |
|
|
Allergie aux substances de bas poids moléculaire |
Test cutanés et RAST inutiles sauf pour les sels de platine et les colorants réactifs |
|
| Imagerie | Aucun examen d’imagerie n’est justifié en première intention (Recommandation 8) | |
| Endoscopie | Rhinoscopie antérieure si : symptômes unilatéraux, diagnostic incertain, échec du traitement initial (Recommandation 7) | |
| EFR | EFR recommandée chez les sujets à haut risque d’asthme professionnel (Recommandation 12) | EFR |
| En cas de difficulté de diagnostic étiologique | Eventuel test de provocation nasale spécifique en centre spécialisé (Recommandation 10) | Pneumologue* : mesure de l'hyperréactivité bronchique non spécifique, test de provocation bronchique spécifique réaliste, recherche d’une inflammation mesure du NO exhalé, de l’éosinophilie de l’expectoration.... |
* Possibilité de donner un peak flow (débitmètre de pointe) au patient pour faire des mesures sur le lieu de travail et en période de repos.
L'hyperréactivité bronchique peut être soupçonnée cliniquement : toux ou gêne respiratoire au contact d'irritants - fumée de tabac, odeurs fortes, sprays, polluants - ou déclenchées par le rire, l'effort, le froid...
Consulter la synthèse des Recommandations pour la prévention et la prise en charge de la rhinite allergique professionnelle.
Rôle du médecin clinicien

Prévenir

- Donner des conseils d’orientation professionnelle aux enfants/ adolescents/ jeunes adultes ayant des antécédents d’atopie, afin de choisir des métiers ne comportant pas d’exposition à des allergènes de haut poids moléculaire.
- Etre vigilant au dépistage de rhinite ou d’asthme chez les artisans et travailleurs indépendants qui n’ont en général pas de médecin du travail.
Contrôler les symptômes, avec éducation thérapeutique du patient
Le traitement est du ressort du médecin généraliste, du pneumologue et / ou de l’allergologue.
Contacter le médecin du travail
Devant une rhinite ou un asthme professionnel, adresser le patient au médecin du travail avec un courrier. Si le patient travaille, il peut à tout moment demander une visite occasionnelle. En cas d'arrêt de travail, demander une visite de pré-reprise au médecin du travail pour envisager des aménagements de poste ou un reclassement si nécessaire, et mobiliser le réseau de maintien dans l’emploi si besoin.
Proposer éventuellement une déclaration de maladie professionnelle de la rhinite ou de l’asthme en lien avec le travail, en particulier quand il y a un risque de désinsertion professionnelle.
Surdité
De quoi parle-t-on ?
Définition
La surdité, ou hypoacousie, est la diminution de la capacité à percevoir les sons. Si elle n’est pas prise en charge, elle peut être gênante dans la vie quotidienne et conduire peu à peu à l'isolement.
Il existe deux grands mécanismes de surdités qui ont des causes variées :
- Surdité de transmission : atteinte du conduit auditif externe et/ou du tympan et/ou des osselets par malformation congénitale, dégénérescence des osselets de l’oreille moyenne, séquelles d’un traumatisme de l’oreille moyenne, blocage mécanique….
- Surdité de perception: atteinte de l’oreille interne et/ou du nerf auditif par
- Principalement les causes liées à l’âge (presbyacousie) et des causes héréditaires, traumatiques, vasculaires, inflammatoires
- Et également l’exposition chronique ou aigüe aux bruits
En savoir plus : https://www.ameli.fr/assure/sante/themes/perte-acuite-auditive/definition-causes
Quels sont les niveaux de bruit qui vous entourent ?
Remarque : le décibel est une unité de mesure particulière. En effet, diminuer de 3dB divise le bruit par 2. Ainsi être exposé 8h à 80dB est aussi dangereux que d’être exposé 30 minutes à 92 dB.
|
Exemple de durées d'exposition quotidiennes équivalentes |
|
|---|---|
| Niveau sonore en dB(A) | Durée d'exposition |
| 80 | 8 h |
| 83 | 4 h |
| 86 | 2 h |
| 89 | 1 h |
| 92 | 30 min |
| 95 | 15 min |
| 98 | 7,5 min |
Source : INRS
Contexte en France et en Provence-Alpes-Côte d’Azur
En 2017, d’après une enquête nationale sur les expositions professionnelles (enquête SUMER), près d’un tiers des salariés sont exposés à des nuisances sonores. Ces nuisances sonores peuvent être à l’origine de surdités professionnelles.
Les surdités professionnelles sont largement sous-déclarées (rapport Diricq).
En région PACA, l’enquête EVREST a permis de recueillir des données sur les troubles auditifs. Entre 2017 et 2019, près d’un salarié sur quatre (23,6 %) a déclaré être exposé à un bruit supérieur à 80 décibels (contre 21,2 % en 2013-2014) et plus d’un tiers des salaires (34,4 %) se sont plaints d’une gêne sonore dans leur travail (contre 32,9 % en 2013-2014).
Entre 2014 et 2019, les surdités professionnelles représentaient 2,8 % des maladies professionnelles indemnisées par la CARSAT Sud-Est en région PACA-Corse, soit 322 cas de surdités professionnelles. Le taux de surdités professionnelles indemnisées est passé de 4,4 surdités pour 100 000 salariés en 2014 à 3,5 pour 100 000 en 2019.
Les cas de surdités professionnelles indemnisées concernaient quasiment que des hommes. Les salariés des secteurs du bâtiment et des travaux publics et du « Bois, ameublement, papier-carton, textile, vêtement, cuirs et peaux, pierres et terres à feu » étaient les plus touchés par les atteintes auditives entre 2014 et 2019.
Source : Tableau de bord régional santé, sécurité et conditions de travail 2020
Repérer l’origine professionnelle d’une surdité

Principales situations de travail exposant aux bruits lésionnels
Devant des signes d’hypoacousie ou des acouphènes, rechercher une exposition professionnelle en posant des questions telles que :
- Effectuez-vous des tâches ou utilisez-vous des outils qui génèrent du bruit ?
- Travaillez-vous dans une ambiance bruyante ?
- Êtes-vous obligé d’élever la voix, du fait de l’ambiance bruyante, pour vous faire entendre par un collègue qui travaille juste à côté de vous ?
- Est-ce que votre employeur vous met à disposition des protections auditives ? Est-ce que vous portez ces protections auditives ? Existe-t-il des circonstances dans lesquelles vous êtes obligés d’enlever vos protections ?
Principales activités et situations exposants aux bruits et pouvant amener à une reconnaissance en maladie professionnelle :
| Principales activités et situations de travail (se référer aux tableaux) |
Système de reconnaissance |
|
TRG 42 |
|
Autres situations où les conditions de la liste ne sont pas remplies : musiciens professionnels… |
CRRMP |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Les tableaux n° 42 et n° 46 ne font pas référence à des niveaux quantifiés d’exposition aux bruits, il suffit que le métier soit répertorié dans la liste limitative figurant dans ces tableaux. Si le métier n’est pas listé, il est possible de faire une déclaration hors liste limitative via le CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles (*lien vers la fiche Reconnaissance d’une maladie professionnelle).
Les caractéristiques de la surdité professionnelle
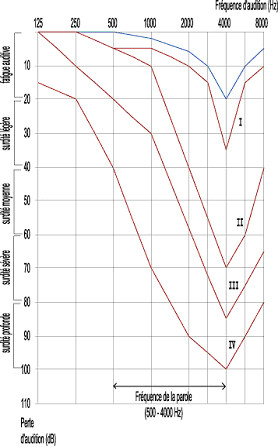
- C'est une surdité de perception bilatérale, habituellement symétrique,
- Elle touche préférentiellement, au moins au début, les fréquences auditives plutôt élevées (aiguës). Elle débute par un scotome auditif aux 4000 Hz ;
Question à poser en Provence : entendez-vous toujours les cigales en été ? (Fréquences aiguës)
- Cette hypoacousie peut s'accompagner, ou non, de bourdonnements ou sifflements (acouphènes) des oreilles. Ces acouphènes sont habituellement continus et de tonalité aiguë et peuvent être bilatéraux.
- L'hypoacousie n'est perçue par les sujets qu'à un stade avancé, mais elle peut être suspectée à un stade précoce devant des premiers signes auditifs : fatigue auditive associant acouphènes, céphalées et vertiges, puis gêne de l'intelligibilité de la voix chuchotée.
- Pour les emplois à risque, il existe une surveillance médicale spécifique pour dépister précocement les hypoacousies, à un stade où elles ne sont pas encore perçues par le travailleur. Les examens complémentaires (audiogramme) permettent alors son dépistage à un stade précoce, asymptomatique.
- L'hypoacousie par traumatisme sonore chronique est irréversible mais ne s'aggrave pas après cessation de l'exposition aux bruits lésionnels. Le déficit auditif va cependant s'aggraver physiologiquement avec l'âge (phénomène de presbyacousie).
Audiogramme
L’audiométrie présente un des profils suivants, selon la sévérité de la surdité :
|
|
Phase d’accoutumance L'audiogramme pratiqué en fin de journée peut déjà montrer un scotome réversible sur la fréquence 4000 Hz. Stade I ou stade de surdité latent Le déficit auditif se caractérise par un scotome irréversible sur la fréquence des 4000 Hz dépassant 30 dB. Stade II ou stade de surdité débutante Le scotome est étendu aux fréquences voisines (2000 à 6000 Hz) et dépasse 30 dB. Stade III ou stade de surdité confirmée La perte auditive s’étend vers les fréquences 1000-8000 Hz et dépasse 30 dB. Stade IV ou stade de surdité sévère Le déficit atteint toutes les fréquences, y compris le 500 Hz ( ≥ 30 dB), avec une extension prédominante sur les fréquences aiguës. |
| — Fatigue auditive — Évolution de la surdité professionnelle |
|
L’oreille humaine peut percevoir des sons allant de 20 Hz à 20 000 Hz. Les fréquences utilisées dans la conversation se situent entre 250 et 4 000 Hz, avec un maximum situé entre 1 000 et 2 000 Hz. (Expostion au bruit).
Autres causes de surdité professionnelle
La surdité professionnelle est le plus souvent induite par des bruits lésionnels, mais peut être également provoquée par des agents biologiques (Streptococcus suis – tableaux de maladie professionnelle TRG 92 et TRA 55)
Certaines surdités brutales, consécutives à un traumatisme sonore (barotraumatisme, éclatement ou explosion (phénomène de blast)), peuvent survenir dans le cadre du travail. Dans ce cas, elles peuvent être déclarées en accident du travail.
Conduite à tenir pour le médecin traitant

Diagnostic
Devant toute suspicion de surdité professionnelle, votre patient doit être adressé à un ORL pour réaliser un bilan auditif comprenant une audiométrie tonale liminaire, une audiométrie vocale et une impédancemétrie, à partir du 4ème jour d’arrêt d’exposition au bruit lésionnel.
Pour être déclarée en maladie professionnelle, l’audiométrie tonale liminaire et l’audiométrie vocale doivent être concordantes (en cas de non concordance : l’impédancemétrie et la recherche du reflexe stapédien ou, à défaut, l'étude du suivi audiométrique professionnel confirmeront le diagnostic). Ces examens doivent être réalisés en cabine insonorisée, avec un audiomètre calibré.
Pour être indemnisée, la perte auditive doit être bilatérale et supérieure ou égale à 35 dB sur la meilleure oreille selon la formule ci-dessous :
Pour les salariés du régime général et du régime agricole, le déficit audiométrique moyen (Dm) est la moyenne des déficits mesurés sur les fréquences 500, 1000, 2000 et 4000 Hz.
Dm = déficit (500) + déficit (1000) + déficit (2000) + déficit (4000) ≥ 35 dB
4
Vous pouvez aussi demander à votre patient s’il a déjà fait des audiogrammes en médecine du travail pour comparer leur évolution.
Prise en charge
Le traitement ne peut être que préventif, par diminution de l'exposition au risque (prévention technique et/ou protection individuelle).
Néanmoins, il existe des moyens de réhabilitation auditive par l’intermédiaire des prothèses auditives.
Si le patient est reconnu travailleur handicapé, une aide financière par l’AGEFIPH est possible. Pour en bénéficier, il convient de monter un dossier RQTH, faire un devis et faire la demande à l’Agefiph avant de payer les prothèses. Le dossier RQTH nécessite un certificat spécifique à remplir par l’ORL dans le cas des surdités.
Votre patient peut aussi être adresser en consultation de médecine du travail pour un éventuel aménagement de poste, qui sera aussi facilité par le dossier RQTH.
Déclarer une maladie professionnelle
Les atteintes auditives d'une certaine gravité sont réparées dans le tableau n°42 du régime général et dans le tableau n°46 du régime agricole. La liste des situations de travail mentionnée dans les tableaux est limitative.
Pour les patients changeant d’entreprise et pour les patients retraités, la surdité doit être diagnostiquée dans l’année suivant le changement ou l’arrêt d’activité.
Aucune aggravation de cette surdité professionnelle ne peut être prise en compte, sauf en cas de nouvelle exposition au bruit lésionnel. Au moment de la rédaction du CMI, il convient donc de consolider la maladie avec séquelles.
Pour la rédaction du certificat médical initial, reprendre si possible la désignation de la maladie dans le tableau.
Pour être traitées, la déclaration de maladie professionnelle doit être associée à une audiométrie faite par un ORL dans des conditions précises.
Souffrance liée au travail
Souffrance psychique liée au travail : de quoi parle-t-on ?

Symptômes de la maladie et facteurs de risque
Les symptômes liés à la souffrance psychique au travail peuvent être des :
- Troubles de la concentration,
- Troubles du sommeil,
- Irritabilité,
- Nervosité,
- Anxiété,
- Fatigue importante,
- Palpitations…
Le phénomène n'épargne aucun secteur d'activité, sous l’effet des mutations du monde du travail.
La souffrance psychique au travail est généralement la conséquence de situations ou d’organisations de travail pathogènes, sources de stress.
Stress : déséquilibre entre la perception qu’une personne a des contraintes de son environnement de travail et la perception qu’elle a de ses propres ressources pour y faire face
La souffrance psychique au travail peut avoir pour origine :
- La complexité grandissante des nouvelles organisations du travail comme le développement du télétravail, l’individualisation dans le travail, les nouveaux modes de management… ;
- Des violences internes, au sein de l’entreprise : conflits interpersonnels, situations de type harcèlement moral ou sexuel… ;
- Des violences externes, commises sur des salariés par des personnes externes à l’entreprise (clients, usagers, patients…) : insultes, menaces, agressions…
L’exposition à ces situations de travail peut avoir des conséquences sur la santé physique, mentale et sociale des salariés, notamment en terme de manifestations cardio-vasculaires, de troubles musculo squelettiques, de syndromes anxiodépressifs, d’épuisement professionnel, de suicide…
Contexte en Provence-Alpes-Côte d’Azur
Les symptômes psychiques en lien avec le travail, en tant que manifestations des risques psychosociaux (RPS) constituent une des grands enjeux nationaux et régionaux de la santé au travail (Plans Santé au Travail du ministère du Travail et Plan Régional Santé et Travail 2010-2014 et 2016-2020).
En région PACA, l’enquête EVREST a permis de recueillir des données portant sur les contraintes psychosociales déclarées par les salariés et les symptômes en lien avec le travail, constatés par les professionnels de santé-travail.
Entre 2017-2019, d'après les médecins du travail participant au réseau EVREST, plus d’un salarié sur dix (11 %) en PACA, souffrait d’au moins un symptôme psychique en relation avec le travail : fatigue, lassitude, anxiété, nervosité, irritabilité et troubles du sommeil. Ce pourcentage était plus élevé chez les femmes, les salariés de plus de 45 ans, les salariés du secteur de la santé humaine et action sociale et du secteur des activités financière et assurance.
Les mauvaises relations avec les collègues, l’absence de sérénité et les mauvaises relations avec la hiérarchie étaient les contraintes associées aux pourcentages les plus élevés de personnes présentant au moins un symptôme psychique estimé en lien probable ou certain avec l’activité professionnelle (respectivement 40,4 %, 39,5 % et 37,6 % en 2017 et 2019)
De plus, près d’un salarié sur quatre (23 %) déclarait avoir subi une pression psychologique dans leur travail.
Source : Tableau de bord santé, sécurité et conditions de travail 2020 – ORS PACA
Repérer l’origine professionnelle de la souffrance psychique

Comme dans toute souffrance psychique, les contextes personnels et familiaux seront également à explorer.
Interroger le patient sur son(ses) activité(s)
La spécificité du contexte professionnel pourra être appréhendée par des questions telles que :
- Et au travail comment ça va ? (Quantité, qualité, moyens, exigences, autonomie…)
- Et avec vos collègues ? (Confiance, isolement, agressivité, violences…)
- Et avec les responsables ? (Reconnaissance, conflit…)
- Y-a-t-il eu des changements dans l'entreprise ? (Organigramme ? métiers ? personnes ? lieux ? technologie ? …)
- Dans quel esprit allez-vous au travail ?
- Quel est votre statut professionnel ? (Type de contrat, salarié protégé…)
- Qu'est-ce qu'il faudrait pour que vous vous sentiez bien au travail ?
- Faites-vous du télétravail ? Est-ce par choix ? Ce mode d’organisation vous convient-il ? Avez- vous le sentiment d’être isolé de vos collègues/et ou hiérarchie, comment qualifieriez-vous l’état de vos relations avec vos collègues et/ou hiérarchie ? Avez-vous du mal à vous appliquer le droit à la déconnexion ? Comment qualifierez-vous l'état de votre charge de travail ? Votre cadre ou poste de travail à la maison vous parait-il adapté ?
Identifier si le travail peut faire partie des causes possibles de souffrance exprimée par le patient
Le médecin traitant peut interroger son patient afin de savoir si ce dernier est exposé à des facteurs de risques.
A titre d’exemples, les questions du médecin traitant peuvent porter sur les aspects suivants :
Intensité et temps de travail
- Surcharge ou sous-charge de travail
- Horaires atypiques
- Longue journée de travail
- Imprévisibilité des horaires
- Existence d’objectifs irréalistes ou flous
- Instructions contradictoires
- Etc…
Exigences émotionnelles
- Tension avec le public
- Contact avec la souffrance ou la détresse humaine
- Exigence de devoir cacher ses émotions
- Etc…
Autonomie
- Faible marge de manœuvre pour faire son travail
- Rythme de travail imposé
- Ne pas pouvoir développer ses compétences
- Ne pas participer aux décisions
Rapports sociaux dégradés
- Relations conflictuelles avec les collègues et/ou la hiérarchie
- Aucune perspective de carrière
- Déficit de reconnaissance
- Etc…
Conflits de valeurs
- Ne pas être fier de son travail
- Ne pas pouvoir faire un travail de qualité
- Etc….
Insécurité de la situation de travail
- Peur de perdre son emploi
- Non maintien du niveau de salaire
- Contrat de travail précaire
- Restructurations
- Incertitude sur l’avenir de son métier
- Etc …
Source : INRS : https://www.inrs.fr/risques/psychosociaux/ce-qu-il-faut-retenir.html
Conduite à tenir pour le médecin traitant

Evaluer l'état psychique du patient
L'interrogatoire et l'examen du patient évalueront :
- Le degré de souffrance psychique (troubles anxiodépressifs),
- L'état réactif ou non, conservation ou non des ressources qui conditionneront la conduite à tenir,
- La sévérité des symptômes physiques et psychiques et les répercussions sociales au travail,
- Le risque suicidaire.
Le médecin pourra s’aider d’outils pour interroger le patient :
- Pour évaluer l’état anxio-dépressif (aide au diagnostic et à l'évaluation de la sévérité de l'état anxio-dépressif) :
- Test de Hamilton qui est un bon indicateur de l'intensité globale du syndrome dépressif ;
- Test PHQ9
- Echelle MADRS (Montgomery-Asberg Depression Rating Scals) qui est sensible à l'efficacité thérapeutique
- Pour évaluer le syndrome d’épuisement professionnel : MBI - Maslach Burnout Inventory ou CBI – Copenhagen Burnout Inventory
Prise en charge médico-psychologique
Une fois qu’une situation de souffrance psychique au travail est suspectée, il est conseillé au médecin traitant de prendre contact rapidement avec le médecin du travail de son patient, par l’intermédiaire de celui-ci (annuaire SISTEPACA), afin de permettre :
- Une appréciation fiable de la situation de travail,
- La cohérence des discours médicaux,
- La mise en œuvre de mesures de prévention par le médecin du travail.
Le médecin traitant assure, en parallèle, la prise en charge médicale et le suivi du patient.
Si besoin il oriente le patient vers :
- Une prise en charge spécialisée (psychiatre, cardiologue…) ;
- Le centre régional de pathologies professionnelles et environnementales (CPPE), il existe un centre par région. Consulter les coordonnées du CRPPE en PACA dans l'annuaire du SISTEPACA ;
- Une consultation spécialisée en souffrance au travail (consulter la liste sur le site Souffrance et travail) ;
- Un psychologue ;
- L’assistante sociale du service de prévention et santé au travail, de l’entreprise, de l'Assurance Maladie ou de la MSA pour aider le patient à faire valoir ses droits sociaux.
Faire attention de ne pas « victimiser » le patient afin d'éviter sa désinsertion professionnelle ; un diagnostic fiable de la situation nécessite la collaboration du médecin du travail et permettra la cohérence des discours médicaux.
Faut-il prescrire un arrêt de travail ?
Le patient vous est adressé par le médecin du travail
Si le médecin du travail a évalué que le poste n’était pas compatible avec l’état de santé, un arrêt de travail peut être nécessaire.
Quelques recommandations concernant la prescription de l’arrêt de travail : extrait du guide édité par l'URPS ML "Le médecin libéral face à la souffrance au travail de ses patients".
Le patient vous consulte spontanément
- Si le sujet présente une souffrance psychique sévère, des idées mortifères, a perdu ses ressources, l'éviction du milieu de travail s'impose. Il est utile d'alerter le médecin du travail.
- Dans les autres cas, il faudra évaluer les avantages et les inconvénients de l'arrêt de travail :
| Avantages | Inconvénients |
|
|
Cas particulier du harcèlement moral
Le harcèlement est un terme juridique qui concerne des agissements répétés du harceleur sur une personne, qui :
- altèrent les conditions de travail ;
- portent atteinte à la dignité ;
- altèrent la santé physique ou psychique ;
- compromettent l'avenir professionnel.
Le harcèlement moral n'est pas un diagnostic médical.
Pièges à éviter pour le médecin praticien
- Attention dans la rédaction des certificats médicaux. Ecrire les mots « harcèlement moral », c'est se substituer à la justice. Le harcèlement est une qualification juridique, ce n'est pas un diagnostic médical. Vous pouvez être accusé de diffamation. Il est préférable de décrire l'état de santé du patient/salarié et citer ses « dires ». Le certificat médical ou le courrier ne doit pas être adressé à l'employeur mais remis au salarié à l'intention du médecin du travail. Seule l'inspection du travail ou un juriste peut évaluer si la situation est susceptible de relever d'une infraction de harcèlement moral.
- Certains individus se disent harcelés dans le but d'obtenir des bénéfices secondaires (ex. arrêt de travail…) ou de s'exonérer de la responsabilité de déficiences ou fautes professionnelles.
- De même, il est conseillé de ne pas mentionner une inaptitude au poste de travail dans un certificat médical, mention dévolue au médecin du travail. Cependant, tout renseignement sur les capacités restantes du patient peut aider le médecin du travail à évaluer l'aptitude au poste.
- La recherche de faits précis lors de l'interrogatoire permet souvent de mieux appréhender la notion de harcèlement moral.
Conseiller au patient de rechercher des soutiens dans et/ou hors de l'entreprise
Auprès du médecin du travail de l'entreprise :
En sollicitant une visite occasionnelle (à la demande spontanée du salarié) ou une visite de pré-reprise (si le salarié est en arrêt) pour un examen et une écoute, sur la situation au travail.
Le médecin du travail pourra établir un diagnostic dans l'entreprise et conseiller sur une démarche de prévention des risques psycho-sociaux si nécessaire.
Parfois, la seule solution est le retrait du salarié de son milieu de travail, qui peut être suivi soit d'un reclassement dans l'entreprise, soit d'une inaptitude au poste de travail afin de sauvegarder la santé du salarié. Celle-ci peut amener à un licenciement pour inaptitude ou à une rupture conventionnelle de contrat.
Auprès du centre régional de pathologies professionnelles et environnementales (CRPPE) :
Il existe un centre par région en France. Certains centres proposent une consultation spécialisée sur la souffrance liée au travail ; se renseigner auprès des centres : voir les coordonnées de CRPPE en région PACA.
Autres soutiens pour le salarié :
- La hiérarchie (n+1, n+2 ...)
- Les collègues de travail
- Les représentants du Personnel Délégués du personnel, délégués syndicaux et le Comité social et économique (CSE)
- L'Inspection du Travail qui peut
- informer le salarié de la nature répréhensible des agissements de harcèlement moral et des recours juridiques possibles,
- informer le salarié de ses droits,
- relever des infractions au Code du Travail,
- et avec l'accord du salarié, si nécessaire, engager des actions en entreprise
- Les assistantes sociales de l'Assurance Maladie ou de la MSA (régime agricole) dès lors qu'un problème de maintien dans l'emploi est posé.
Quelle reconnaissance dans le régime général et le régime agricole ?
Peut-on déclarer une souffrance liée au travail en accident du travail ?
Oui : Si le patient décrit un fait accidentel, soudain, c'est-à-dire précis et daté, sortant de l'ordinaire et si la souffrance liée au travail a généré des lésions (psychologiques et/ou organiques).
Le certificat médical initial doit être descriptif de ces lésions.
La souffrance liée au travail est-elle inscrite dans un tableau de maladie professionnelle ?
Non : Les pathologies psychiatriques consécutives à une souffrance au travail ne font pas partie d'un tableau de maladie professionnelle. Elles ne peuvent donc pas être reconnues dans le cadre habituel réglementaire (système des tableaux) ;
En cas d'état dépressif lié au travail, il est possible de faire une demande de reconnaissance de maladie professionnelle : le médecin désigne la nature de la maladie qui présente, à son avis, un caractère professionnel y compris si la maladie n’est pas inscrite dans un tableau. Cette demande sera étudiée par le Comité régional de reconnaissance des maladies professionnelles Comité régional de reconnaissance des maladies professionnelles (CRRMP), qui devra établir un lien à la fois direct et essentiel entre la pathologie déclarée (non inscrite dans un tableau de maladie professionnelle) et la situation de travail.
Le patient devra faire la preuve d'une exposition répétée à des risques psychosociaux.
Tentative de suicide et travail
Toute souffrance psychique peut impliquer un risque suicidaire. La crise suicidaire est une crise psychique dont le risque majeur est la tentative de suicide. Si une personne confrontée à ce moment de grande souffrance, ne trouve pas en elle les ressources suffisantes pour le surmonter, le risque de passage à l’acte existe.
Le patient est en souffrance psychique
Pratiquer l'écoute active et poser des questions pour :
- Comprendre la souffrance : depuis quand ? Quelles manifestations ? Peut-il exister un lien avec le travail ? Quelle représentation le patient a-t-il de sa situation? Quelles stratégies a-t-il mis en place pour sortir de cette situation?
- Repérer l'intensité du désespoir, particulièrement quand il n'y a pas d'issue perçue :
- Evaluer les idées suicidaires +++: quelle fréquence? Depuis quand?
- Les décrire, chercher une gradation dans ces idées: la patient exprime t-il une lassitude de vivre? Envisage t-il la mort? Imagine t-il un moyen de se suicider? A t-il des idées obsédantes? Planifie t-il la mort (testament, courrier …)?
- Evaluer les facteurs de risques d'un passage à l'acte et les facteurs protecteurs :
- Facteurs vulnérabilité : existence d'une dépression? d'affections psychiatriques? d'antécédents de dépression et de tentatives de suicide? de suicide familial? de solitude? d'alcoolisme et autres conduites addictives?.
Le contexte de vulnérabilité dépend beaucoup du statut conjugal, social et professionnel.
- Apprécier la dangerosité et l'urgence : (Recommandations de l'ANAES complétées)
Il est souhaitable d'explorer 6 éléments :
- Le niveau de souffrance : désarroi ou désespoir, repli sur soi, sidération, abattement, isolement relationnel, sentiment de dévalorisation ou d'impuissance, sentiment de culpabilité ;
- Le degré d'intentionnalité : idées envahissantes, rumination, recherche ou non d'aide, attitude par rapport à des propositions de soins, dispositions envisagées ou prises en vue d'un passage à l'acte (plan, scénario) ;
- Les éléments d'impulsivité : tension psychique, instabilité comportementale, agitation motrice, état de panique, antécédents de passage à l'acte, de fugue ou d'actes violents ;
- Un éventuel élément précipitant : conflit, échec, rupture, perte, etc …
- La présence de moyens létaux à disposition : armes, médicaments, etc …
- La qualité du soutien de l'entourage proche : capacité de soutien ou inversement renforcement du risque dans le cas de familles « à transaction suicidaire ou mortifère ».
Il est également souhaitable d’explorer les facteurs protecteurs :
- Soutien de l'entourage : statut marital, présence d'enfants, convictions religieuses ou philosophiques, lien social...
- Prise en charge : acteurs ressource
- le médecin généraliste
- Le psychiatre
- Les urgences hospitalières générales ou psychiatriques.
Le patient a fait une tentative de suicide
Après une tentative de suicide, le patient est à haut risque de mortalité par suicide (1% de suicide réussi dans l'année qui suit).
Un suivi médical par le médecin généraliste, et si possible par un psychiatre, est important pour prévenir les récidives.
Sur le lieu de travail ou pendant le trajet domicile-travail :
- Un suicide ou la tentative de suicide constitue pour l'entreprise à la fois une situation d'urgence à gérer et un signal d'alerte sur un possible phénomène de malaise plus largement répandu. Bien souvent, une cellule psychologique sera mise en place.
- Une déclaration en accident du travail est faite par l'employeur. Le certificat médical initial sur l'état de la personne sera rédigé par le médecin des urgences ou par le médecin traitant.
Hors temps et lieu travail :
Une déclaration en accident du travail pourra être faite par le patient ou ses ayant-droits si la présomption de relation avec le travail semble forte. Le certificat médical initial sera rédigé par le médecin des urgences ou le médecin traitant. Pour la reconnaissance par l'organisme de sécurité sociale, la présomption d'imputabilité ne s'applique pas, le patient (ou ses ayant-droits) devra apporter la preuve du lien entre les lésions et le travail.
Dans les deux cas, après une tentative de suicide, évaluer la possibilité d'un retour au travail et proposer au patient une visite de pré-reprise auprès de son médecin du travail.
Le suicide ou la tentative de suicide concerne un(e) collègue de travail du patient sur le lieu de travail
Les témoins directs doivent bénéficier d'une prise en charge particulière, dans les premiers instants de survenue de l’évènement afin de limiter les effets du stress post-traumatique.
En cas de stress post-traumatique d'un patient, outre une prise en charge médico-psychologique adaptée, lui conseiller de se rapprocher de son médecin du travail dans le cadre d'une visite occasionnelle afin que ce dernier mobilise l’ensemble des moyens à sa disposition et adaptés à la situation du patient/salarié.
Troubles musculo-squelettiques
TMS d’origine professionnelle : de quoi parle t-on ?
Les TMS, des maladies qui touchent les articulations, les muscles et les tendons
Troubles musculo-squelettiques (TMS) : symptômes résultant d’un déséquilibre entre les sollicitations biomécaniques et les capacités fonctionnelles de la personne, lesquelles dépendent de l’âge, du sexe, de l’état physiologique et psychologique, des antécédents personnels.
Les sollicitations biomécaniques concernent essentiellement :
- les positions articulaires extrêmes,
- les efforts à pénibilité importante,
- les gestes répétitifs,
- le travail en position maintenue,
- les vibrations et chocs.
L’évolution de l’organisation du travail (travail répétitif, horaires atypiques, intensification du travail, développement du télétravail...) et les facteurs psychosociaux (situations génératrices de stress, cf. Souffrance psychique au travail) sont également des facteurs de risque à prendre en compte dans la survenue des TMS
Les TMS, des affections en augmentation France et en région Provence-Alpes-Côte d’Azur depuis ces 10 dernières années
Le nombre de TMS a augmenté de 60% en 10 ans. En 2020, ils représentaient en France 87 % des maladies professionnelles ayant entrainé un arrêt de travail ou une réparation financière en raison de séquelles. Véritable handicap économique pour les entreprises et générateurs de conséquences médicales et fonctionnelles pour les salariés, les TMS constituent l’un des problèmes de santé au travail les plus préoccupants actuellement.
En région PACA, d’après les résultats de l’enquête EVREST en 2017-2019, près de 30% des salariés étaient exposés à au moins une contrainte physique ressentie comme pénible. Les salariés les plus touchés sont les ouvriers (36.7%) puis les employés (30.8%) alors que les cadres et intellectuels sont les moins touchés (8.7%). La proportion de salariés déclarant une contrainte physique ne varie, en revanche, pas en fonction de l’âge, ni selon le genre (Tableau de bord santé, sécurité et conditions de travail 2020)
Concernant l’indemnisation des TMS en région PACA-Corse, elle représentait 83% des maladies professionnelles indemnisées par la Caisse d'assurance retraite et de la santé au travail en 2020*. Les TMS indemnisés sont les affections du rachis lombaire, celles des membres supérieurs (main, poignet, coude, épaule) et celles des membres inférieurs (genou, pied ou cheville).
Source : *Statistiques risques professionnels PACA-Corse, Carsat SE.
Repérer l'origine professionnelle d'un TMS : conseils au médecin traitant
Interroger le patient
Rechercher des sollicitations biomécaniques contraignantes
Devant toute douleur, raideur, maladresse et/ou perte de force, le médecin interrogera son patient sur les gestes qu’il effectue dans son travail et dans ses loisirs : il pourra utilement lui demander de mimer ces gestes afin de mieux visualiser les sollicitations biomécaniques auxquelles il est exposé :
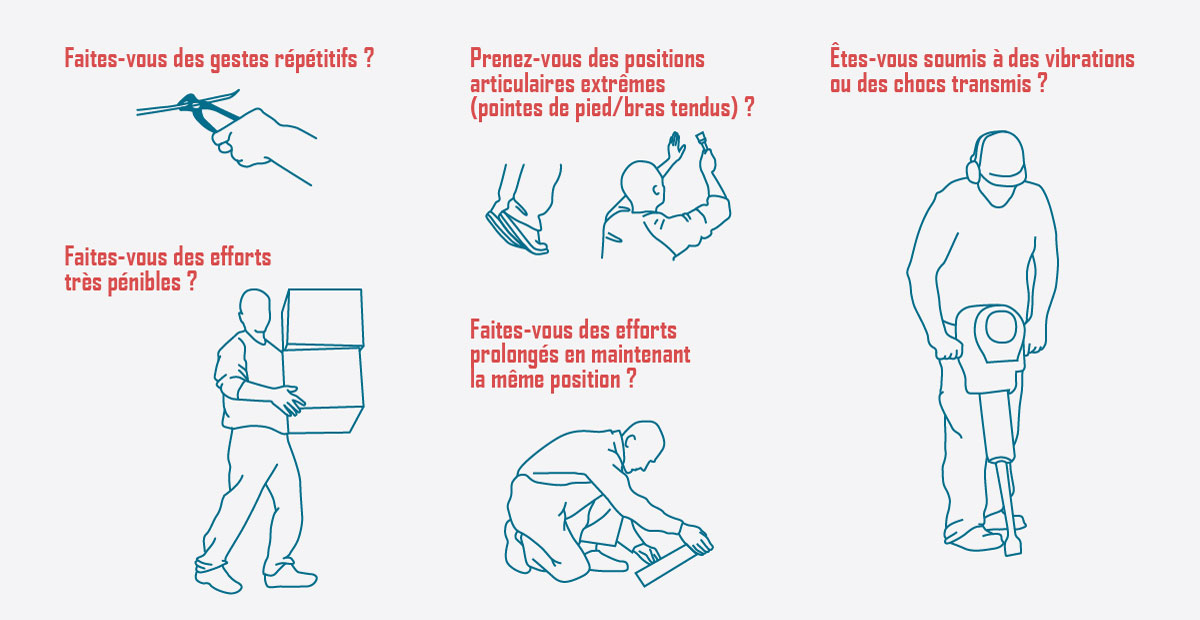
Interroger le patient sur ses conditions de travail
Le médecin traitant interrogera également le patient sur ses conditions de travail et notamment sur d’éventuels changements récents dans son travail.
A titre d’exemple, quelques questions qui peuvent être posées par le médecin traitant :
- Avez-vous une charge de travail très importante ?
- Travaillez-vous avec des contraintes de délais ? Sous un rythme très soutenu ?
- Travaillez-vous dans une ambiance bruyante ? Etes-vous exposé à des températures chaudes ou froides ?
- Y a t-il eu un changement récent dans votre travail : réaménagement de postes de travail, réorganisation du travail, nouvelles méthodes de management … ?
- Travaillez-vous en télétravail ? Est-ce par choix ? Combien de jour(s) par semaine ? Votre cadre ou poste de travail est-il bien adapté…? Etes-vous bien installé (écran, fauteuil, bureau, endroit isolé…) ? Comment le vivez-vous ?
- …
Faire la différence entre une maladie professionnelle et un accident du travail
L ’accident du travail est la conséquence d’un événement ponctuel survenu au lieu et au temps de travail entraînant une lésion corporelle (à la différence d’une maladie professionnelle qui résulte de l’exposition d’un travailleur à un risque professionnel, dans les conditions habituelles de son activité professionnelle). L’accident du travail doit faire l’objet d’une déclaration par l’employeur.
Si vous constatez une lésion corporelle chez votre patient, résultant d’un tel évènement vous pouvez rédiger un certificat médical initial d’accident du travail.
Une situation déclarée en accident du travail ne peut être déclarée en maladie professionnelle (Pourquoi déclarer une maladie professionnelle).
TMS faisant l’objet d’un tableau de maladie professionnelle
Il existe cinq tableaux de maladie professionnelle relatifs aux TMS, dans le régime général et quatre dans le régime agricole.
Il est possible de faire reconnaitre en maladie professionnelle, une affection ne répondant pas aux critères des tableaux ; la demande sera traitée par le biais du système complémentaire de reconnaissance (Les systèmes de reconnaissance des maladies professionnelles).
Les tableaux de maladie professionnelle relatif aux TMS sont les suivants :
| Maladies par localisation | Principaux risques | Tableaux |
| Membre supérieur | ||
| Poignet, main, doigts | ||
| Syndrome du canal carpien (nerf médian) Syndrome de la loge de Guyon (nerf cubital) |
|
TRG 57-C TRA 39-C |
| Tendinite, ténosynovite | Mouvements répétés ou prolongés des tendons fléchisseurs ou extenseurs de la main et des doigts | TRG 57-C TRA 39-C |
| Ostéonécrose du semi-lunaire (maladie de Kienböck) Ostéonécrose du scaphoïde carpien (maladie de Köhler) Troubles angioneurotiques de la main, prédominant à l'index et au médius, pouvant s'accompagner de crampes de la main et de troubles prolongés de la sensibilité et confirmés par des épreuves fonctionnelles |
Vibrations et chocs transmis par certaines machines-outils, outils et objets (tenus à la main) | TRG 69 TRA 29 |
| Syndrome du marteau hypothénar entraînant un phénomène de Raynaud ou des manifestations ischémiques des doigts confirmée par l'artériographie objectivant un anévrisme ou une thrombose de l'artère cubitale ou de l'arcade palmaire superficielle | Utilisation du talon de la main en percussion directe itérative ou par un outil percuté ou percutant | TRA 29 |
| Coude | ||
| Tendinopathie d’insertion des muscles épicondyliens associée ou non à un syndrome du tunnel radial | Travaux comportant habituellement des mouvements répétés de préhension ou d’extension de la main sur l’avant-bras ou des mouvements de pronosupination | TRG 57-B TRA 39-B |
| Tendinopathie d’insertion des muscles épitrochléens | Travaux comportant habituellement des mouvements répétés d’adduction ou de flexion et pronation de la main et du poignet ou des mouvements de pronosupination | TRG 57-B TRA 39-B |
Hygroma, épanchement des bourses séreuses ou atteintes inflammatoires des tissus sous-cutanés des zones d’appui du coude :
|
Travaux comportant habituellement un appui prolongé sur la face postérieure du coude | TRG 57-B TRA 39-B |
| Syndrome canalaire du nerf ulnaire dans la gouttière épithrochléo-oléocranienne confirmé par électroneuromyographie (EMG) | Travaux comportant habituellement des mouvements répétitifs et/ou des postures maintenues en flexion forcée Travaux comportant habituellement un appui prolongé sur la face postérieure du coude |
TRG 57-B TRA 39-B |
|
Arthrose du coude comportant des signes radiologiques d'ostéophytoses |
Vibrations et chocs transmis par certaines machines-outils, outils et objets (tenus à la main) | TRG 69 TRA 29 |
| Épaule | ||
| Tendinopathie aigüe ou chronique non rompue, non calcifiante avec ou sans enthésopathie de la coiffe des rotateurs. Tendinopathie chronique non rompue non calcifiante avec ou sans enthésopathie de la coiffe des rotateurs objectivée par IRM (*). Rupture partielle ou transfixiante de la coiffe des rotateurs |
Mouvements ou maintien de l'épaule sans soutien en abduction avec un angle supérieur ou égal à 60° pendant au moins 3h30 par jour en cumulé | |
|
Épaule douloureuse simple (tendinopathie de la coiffe des rotateurs) |
Travaux comportant habituellement des mouvements répétés ou forcés de l'épaule | TRA 39-A |
| Rachis | ||
| Sciatique par Hernie discale L4-L5 ou L5-S1 Radiculalgie crurale par hernie discale L2-L3 ou L3-L4 ou L4-L5 avec atteinte radiculaire de topographie concordante |
Conduite d’engins, de chariots élévateurs, de camions etc… (vibrations transmises au corps entier) | TRG 97 TRA 57 |
| Manutention manuelle de charges lourdes | ||
| Membre inférieur | ||
| Genou | ||
| Compression du nerf sciatique poplité externe au col du péroné (fibula) objectivée par ENMG | Position prolongée en flexion forcée du genou, assis sur les talons ou accroupi | TRG 57-D |
| Syndrome de compression du nerf sciatique poplite externe | Travaux comportant de manière habituelle une position accroupie prolongée | TRA 39-D |
| Lésions méniscales chroniques à caractère dégénératif et leurs complications | Efforts ou ports de charges en position agenouillée ou accroupie | TRG 79 TRA 53 |
| Hygromas aigus ou chroniques du genou | Appui prolongé sur le genou | TRG 57-D TRA 39-D |
|
Tendinite sous-quadricipitale ou quadriciptale objectivée par échographie
Tendinite sous-quadricipitale ou quadricipitale |
Efforts en charge avec contractions répétées du quadriceps lors de la montée ou descente d'escalier, d'escabeau ou d'échelle. Travaux comportant de manière habituelle des mouvements répétés d'extension ou de flexion prolongées du genou. |
|
| Tendinite de la patte d’oie objectivée par échographie | Mouvement répétés d’extension ou de flexion prolongées du genou | TRG 57-D TRA 39-D |
| Syndrome de la bandelette ilio-tibiale objectivée par échographie | Mouvements rapides du genou en flexion et extension lors des déplacements du corps | TRG 57-D |
| Cheville et pied | ||
|
Tendinite achilléenne objectivée par échographie. L’IRM le cas échéant* Tendinite achiléenne |
Efforts pratiqués en station prolongée sur la pointe des pieds | |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Conduites à tenir pour le médecin traitant
Prendre contact avec le médecin du travail
Si le patient est en activité
Face à un patient porteur d’un trouble musculo-squelettique, le médecin traitant peut demander l’avis du médecin du travail avec l’accord du patient :
- Sur l’origine professionnelle possible des symptômes ;
- Sur les possibilités d’aménagements de poste.
Ne pas hésiter à contacter le médecin du travail y compris pour une affection débutante, afin qu’un aménagement de poste soit envisagé : aménagement technique et/ou organisationnel.
Le patient peut rencontrer le médecin du travail dès qu’il le souhaite dans le cadre de la visite occasionnelle à la demande du salarié.
En cas d’arrêt de travail prolongé du patient : penser au risque de désinsertion professionnelle
En cas d’arrêt de travail prolongé du patient ou dès qu’une difficulté à la reprise d’activité professionnelle est prévisible, le médecin traitant peut adresser son patient en visite de pré-reprise au médecin du travail avant la fin de l’arrêt de travail pour qu’une solution d’aménagement de poste soit recherchée. (Les outils du maintien dans l'emploi).
En l’absence de médecin du travail (travailleurs indépendants, travailleurs retraités…) ou pour les situations complexes, le médecin traitant pourra adresser son patient à la Consultation de pathologie professionnelle (Annuaire).
Remplir un certificat médical initial de maladie professionnelle
Si une origine professionnelle à la lésion est repérée, le médecin traitant propose au patient de remplir un certificat médical initial de maladie professionnelle (Rôle du médecin de soins dans la déclaration de maladie professionnelle).
C’est au patient que revient la décision de déclarer ou non sa pathologie en maladie professionnelle. Pour ce faire, il remplit le formulaire de déclaration et le transmet à son organisme de protection sociale (Rôle de l'assuré dans la déclaration de maladie professionnelle).
Lombalgie commune : synthèse d'une réflexion partagée
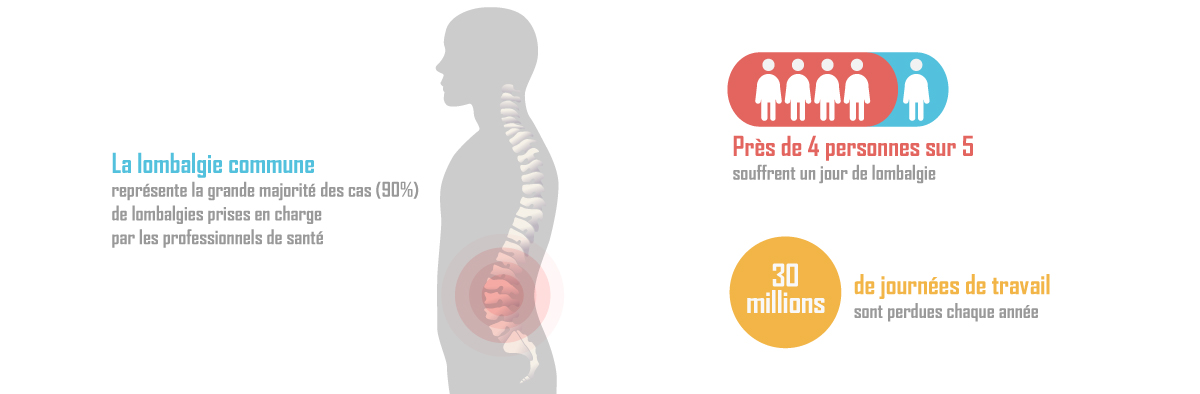
La chronicisation de la lombalgie commune a des conséquences importantes en santé publique :
- Près de 4 personnes sur 5 souffrent un jour de lombalgies ;
- 30 millions de journées de travail sont perdues chaque année ;
- Plus l’arrêt de travail est prolongé, moins la personne a de chance de reprendre son travail.
Une prise en charge bio-psycho-sociale (intégrant les aspects biologiques, psychologiques et socio-professionnels) précoce des patients est indispensable.
Un groupe de professionnels de santé a mené une réflexion (2014-2016) suivant la méthodologie du chemin clinique, axée sur la coopération interprofessionnelle, pour identifier :
- les acteurs clés de la prise en charge du patient lombalgique,
- et les moments clés dans le parcours de soins à partir de l'épisode aigu.
Méthodologie en 3 temps ;
- Réunion en plénière pour identifier les acteurs clés
- Entretien individuel avec les acteurs identifiés.
- Validation des échanges et construction du document avec les membres du SISTEPACA et les spécialistes participants.
Chaque acteur a précisé son rôle, ses besoins et les freins qu’il constatait dans son exercice professionnel (cliquer sur l’acteur choisi). Liste des acteurs non exhaustive.
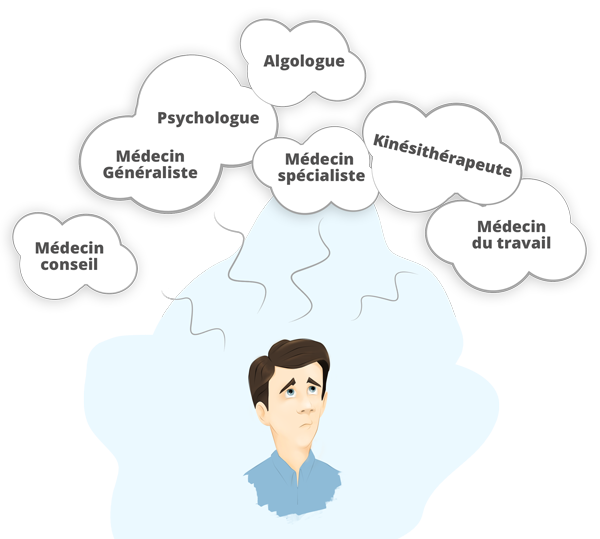
Les acteurs clés de la prise en charge des patients lombalgiques
Les acteurs clés de la prise en charge des patients lombalgiques
| Les acteurs clés suivants ont été identifiés par le groupe : |
| Le médecin généraliste |
| Le kinésithérapeute |
| L'ostéopathe |
| Le spécialiste : Médecin du sport / de médecine physique et de réadaptation ou Rhumatologue |
| Le médecin du travail |
| Le médecin conseil |
| Le psychologue / Psychiatre* |
| Le médecin algologue |
| Le radiologue* |
| L'assistante sociale |
* Spécialistes non consultés
Moments clés de la prise en charge des patients lombalgiques à partir de l'épisode aigu
À chaque étape, il est nécessaire de :
- repérer les facteurs de chronicisation
- assurer une cohérence des discours médicaux autour du patient
≤ 4 semaines
Lombalgie commune aigue
Définition

Il s’agit d’une douleur située entre la 12ème côte et la partie inférieure de la fesse, en l’absence de radiculalgie.
C’est un diagnostic différentiel : éliminer une lombalgie symptomatique "Drapeaux rouges"
Il n’y a pas de sciatique « tronquée ». Tout ce qui s’arrête au pli fessier sans irradiation est une lombalgie commune.
NB: Des radiculalgies font évoquer une compression discale, des examens complémentaires sont nécessaires (3 urgences : déficit moteur inférieur, syndrome de la queue de cheval, lombo-radiculalgie hyperalgique). La compression est toujours associée à un environnement local ± dégradé ; la chirurgie agit sur la compression, mais peu sur cet environnement local.
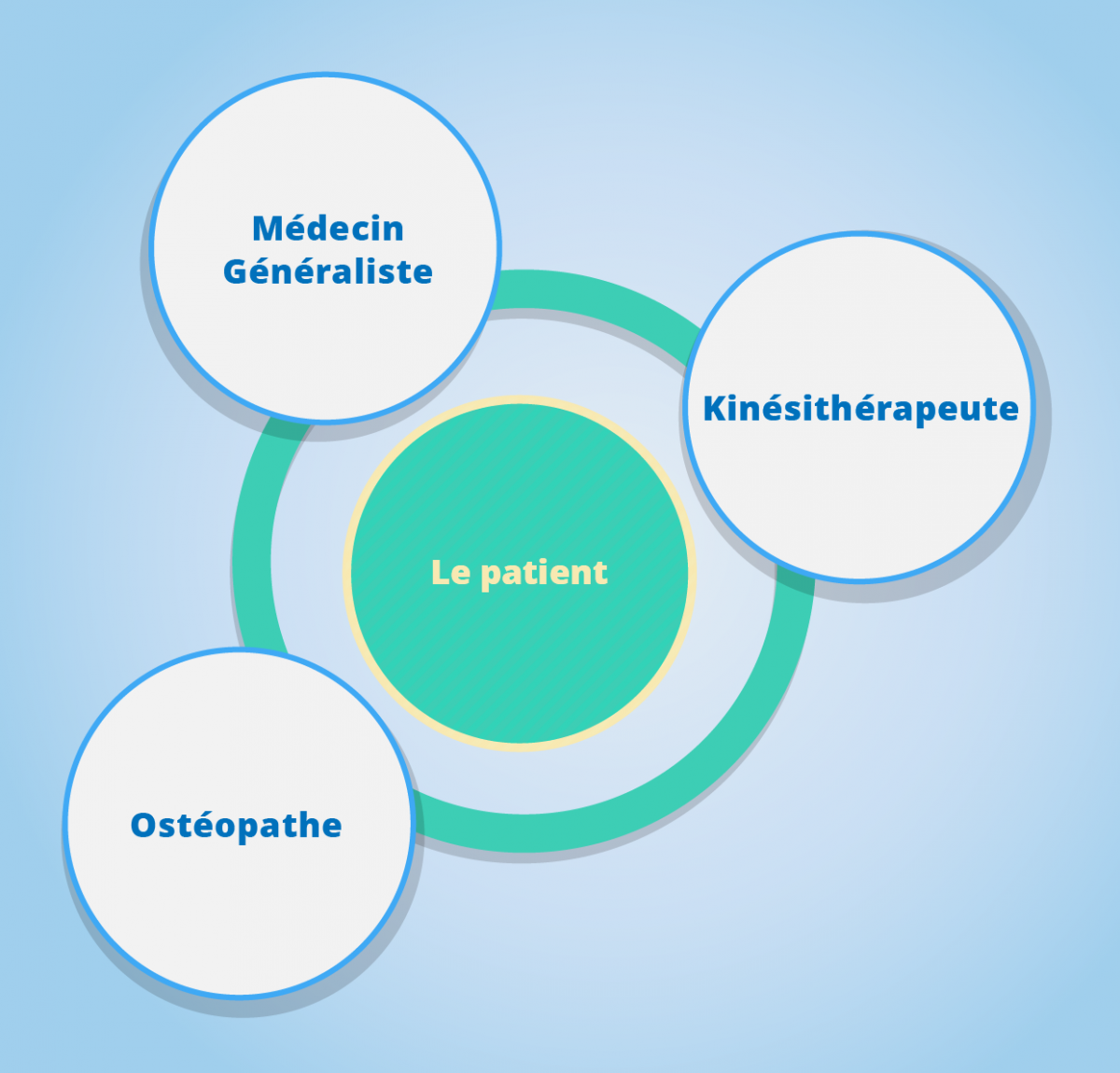
Acteurs clés identifiés
Examens clés ou actions
- Pas d'exploration radiologique
- Bilan diagnostique kinésithérapique
1 à 3 mois
Lombalgie commune subaigue
Définition
C’est une lombalgie qui évolue depuis 4 à 6 semaines, sans dépasser 3 mois.
Acteurs clés identifiés

Examens clés ou actions
- Bilan radiologique, pas d’IRM
- Bilan isocinétique, de préférence sur machine
- Education du patient
> 3 mois
Lombalgie commune chronique ou récidivante
Définitions
Lombalgie chronique : est définie par une douleur de la région lombaire évoluant depuis plus de 3 mois. Cette douleur peut s’accompagner d’une irradiation à la fesse, à la crête iliaque, voire à la cuisse, et ne dépasse qu’exceptionnellement le genou.
Il convient de différencier (HAS octobre 2015) :
- la lombalgie non dégénérative antérieurement dénommée lombalgie spécifique ou lombalgie secondaire (dite symptomatique), liée à une cause traumatique, tumorale, infectieuse ou inflammatoire ;
- la lombalgie dégénérative dont l’origine peut associer une ou plusieurs des causes suivantes : discogénique ou facettaire ou mixte, ligamentaire, musculaire, liée à un trouble régional ou global de la statique rachidienne ;
- la lombalgie sans relation retenue avec des lésions anatomiques.
La lombalgie récidivante : c'est la survenue d’au moins deux épisodes aigus à moins d’un an d’intervalle.
Acteurs clés identifiés
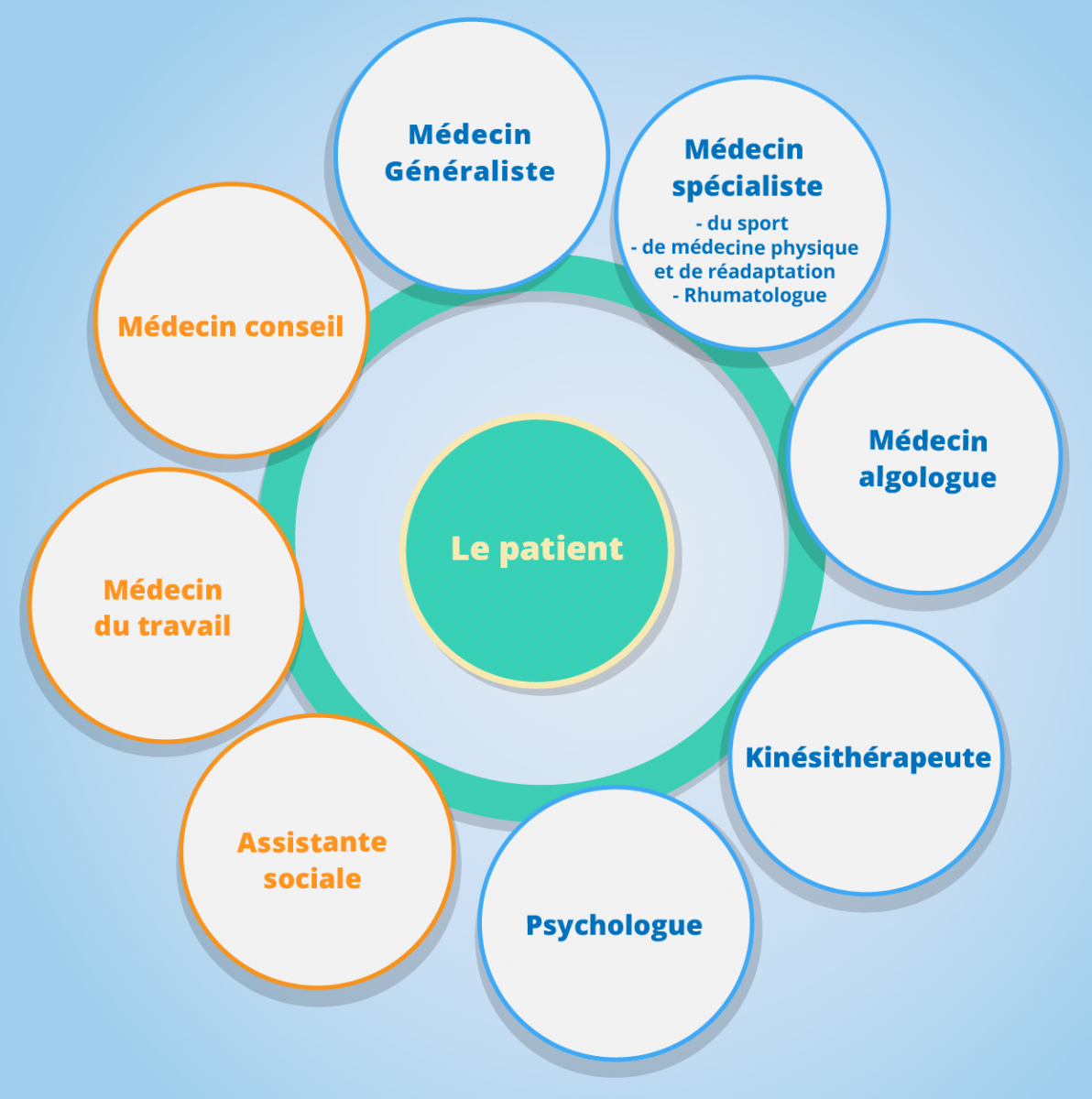
Examens clés ou actions
- Bilan : IRM lombaire préférable au scanner
- 2ème série de séances chez le kinésithérapeute : bilan diagnostique kinésithérapique, utile pour le médecin généraliste, le médecin du travail et le médecin conseil
- Education du patient : auto-entretien
- Bilan social et médico-professionnel (assistante sociale et médecin du travail)
Au-delà de 6 mois
- Chronicisation de la lombalgie avec risque de désinsertion professionnelle
- Coopération interprofessionnelle indispensable pour redynamiser le patient sur un projet thérapeutique et socio-professionnel.
Cancer professionnel : de quoi parle-t-on ?
Chiffres clés sur les cancers professionnels en France et en région Paca.
Chaque année, environ 400 000 nouveaux cas de cancers sont diagnostiqués, il s’agit de la première cause de décès en France ; 4,0 à 8,5% d’entre eux seraient d’origine professionnelle, ce qui représente entre 15 et 33 000 nouveaux cas de cancers chaque année. Toutefois, seulement 1 800 cancers sont reconnus en maladie professionnelle chaque année.
La moitié de ces cancers professionnels sont des cancers à létalité élevée. Selon la localisation du cancer et le sexe, les fractions attribuables aux expositions professionnelles varient sensiblement : entre 10 et 14 % des cancers de la vessie, entre 13 et 29 % des cancers du poumon, 85 % des mésothéliomes sont estimés d’origine professionnelle.
En région Paca-Corse, 832 cas de cancers professionnels ont été indemnisés sur la période 2014-2019, chez les salariés du régime général. Ce sont principalement des cancers liés à une exposition professionnelle à l’amiante (Tableau de bord santé, sécurité et conditions de travail 2020) .
Selon l’InCa, les cancers d’origine professionnels bien que bénéficiant aujourd’hui d’un meilleur repérage et d’une meilleure reconnaissance, restent néanmoins largement sous-déclarés, sous-reconnus et donc sous-indemnisés. L’origine professionnelle n’est pas suffisamment évoquée ; en cause plusieurs facteurs : l’absence de forme anatomopathologique pouvant faire suspecter une origine professionnelle (mésothéliome mis à part), l’apparition des signes cliniques souvent après la cessation de l’activité, la difficulté des médecins à mener un interrogatoire orienté sur la recherche d’une origine professionnelle, la sous-recherche d’une exposition professionnelle en cas de tabagisme actif du patient…
Chiffres sur l’exposition des salariés aux agents cancérogènes
En 2017, l’enquête SUMER révèle que 11 % des salariés, soit 2,7 millions de salariés, sont exposés à au moins un produit chimique cancérogène. Les cancérogènes les plus courants sont les gaz d’échappement diesel, les fumées de soudage, les huiles minérales entières, les poussières de bois et la silice cristalline. Les expositions à ces produits cancérogènes sont plus fréquentes chez les hommes, les jeunes, les ouvriers, les salariés du secteur de la construction et de la maintenance, et ceux des établissements de petite taille.
L’enquête Sumer montre également que les expositions aux gaz d’échappement diesel touchent le plus grand nombre de salariés, que celles à la silice cristalline et à l’amiante sont parmi les plus dangereuses, et que l’exposition au formaldéhyde est présente dans de nombreux secteurs.
Le cancer dans les différents Plans nationaux et régionaux
Les derniers plans nationaux Cancer 2014-2019 et Santé au Travail 2016-2020 avaient mis en avant le renforcement de la prévention primaire en milieu de travail pour réduire l’exposition aux agents cancérogènes.
Actuellement, la stratégie décennale de lutte contre le cancer 2021-2030 prévoit de mieux reconnaitre les expositions professionnelles pour mieux reconnaitre les cancers professionnels et fait du maintien dans l’emploi des personnes atteintes de cancer une priorité. Ainsi, la feuille de route régionale de la stratégie décennale de lutte contre les cancers 2022-2025 établie par l’ARS PACA prévoit le développement d’actions de formation et d’information vers les acteurs des secteurs santé, social, médicosocial afin de les sensibiliser sur la reconnaissance des cancers professionnels et le maintien dans l’emploi des patients touchés par un cancer.
De plus, la prévention de la désinsertion professionnelle est également un des axes prioritaires du dernier plan santé travail 2021-2025.
Repérer l’origine professionnelle d’un cancer
Les agents cancérogènes dans l’environnement de travail
On distingue 3 types d’agents cancérogènes :
- Les agents physiques (radiations ionisantes, radiations UV),
- Les agents chimiques (amiante, benzène, silice, certaines substances minérales telles que les fibres d’amiante…)
- Les agents biologiques (certains virus ou parasites).
De nombreux agents cancérogènes peuvent être présents dans l'environnement de travail.
Les cancers liés à l’exposition à l’amiante, au benzène, aux rayonnements ionisants et aux poussières de bois couvrent à eux seuls, 98 % des cancers d’origines professionnelles indemnisés.
Tous les secteurs d’activités et métiers peuvent être concernés.
Certains sont plus concernés que d’autres :
- Métiers du bâtiment et des travaux publics (amiante, silice cristalline, huiles minérales, suies, fumées de soudage...)
- Plombiers, chauffagistes, électriciens, activités de maintenance (amiante)
- Mécaniciens, garagistes (huiles minérales, amiante, benzène, HAP, diesel…)
- Nettoyage à sec (perchloroéthylène…)
- Travail du bois (poussière de bois, formaldéhyde)
- Personnels de santé, laboratoires de recherche(radiations ionisantes, UV, formaldéhyde, …)
- Peintres (silice cristalline, dérivé du plomb, trichloroéthylène, amiante)
- Agriculture et viticulture (arsenic, organochlorés, micotoxines…)
- Métiers de la sidérurgie, de la métallurgie, fonderie (amiante, huiles minérales, goudrons, suies et dérivés de combustion de charbon, cadmium, nickel, dérivés du chrome VI...)
- Métiers des cuirs et peaux (arsenic, chrome…)Construction et réparation navale (amiante, fumée de soudage…).
Cette liste n’est pas exhaustive ; elle est donnée à titre indicatif dans « Cancers professionnels : pourquoi et comment déclarer en maladie professionnelle ? » : sur le site de l’Institut National du Cancer.
Médecin traitant : face à un cancer, pensez à évoquer une origine professionnelle
Pourquoi ?
Le patient bénéficie de prestations et d’une protection sociale accrues en cas de cancer reconnu en maladie professionnelle (Droits et devenir du patient). De plus, la reconnaissance du préjudice subi et l’obtention d’une réparation sont importants dans le parcours d’un patient ayant une maladie liée à son activité professionnelle.
Il existe également un intérêt collectif à ce que les maladies professionnelles soient identifiées : celui d’en améliorer la connaissance et ainsi d’asseoir une politique de prévention en entreprise plus efficace.
Il existe des aides pour accompagner le patient dans ses démarches ainsi que des ressources pour le médecin traitant ; elles sont décrites ci-dessous.
A savoir pour évoquer une origine professionnelle face à un cas de cancer
Face à tout cas de cancer, le médecin traitant doit poser des questions sur les professions exercées par son patient. Il est important d’interroger le patient sur son passé professionnel également, du fait du délai de latence élevé entre l’exposition et l’apparition de la maladie.
Le système de reconnaissance des maladies professionnelles pour les pathologies inscrites dans un tableau de maladies professionnelles repose sur le principe de présomption d’imputabilité : les conditions du tableau sont nécessaires et suffisantes pour que l’origine professionnelle soit reconnue et ce, quel que soit le mode de vie du patient par ailleurs et sans avoir à faire la preuve de la relation entre la maladie et l'exposition professionnelle. A titre d’exemple, le tabagisme actif du patient ne fera pas obstacle à la reconnaissance d’un cancer de la vessie en maladie professionnelle, si celui-ci a travaillé, en cokerie il y a moins de 30 ans et pendant une période minimum de 10 ans, comme indiqué dans le tableau TRG 16 bis.
En dehors de ces conditions, un cancer peut être reconnu en maladie professionnelle grâce au système complémentaire de reconnaissance (Comité Régional de Reconnaissance des Maladies Professionnelles ou CRRMP), basé sur la démonstration d’un lien direct et essentiel de causalité avec l’activité professionnelle (Les systèmes de reconnaissance des maladies professionnelles)
Quelles questions pour interroger le patient sur ses activités professionnelles ?
Devant tout cas de cancer, compte-tenu du délai de latence, pensez à poser des questions sur la profession actuelle mais aussi sur le passé professionnel de votre patient, par exemple :
|
Quels métiers avez-vous exercé ? |
|
Avez-vous été exposé à des produits chimiques ? |
|
Avez-vous respiré des poussières ou des vapeurs/fumées ? de bois ? de soudure ? d’huiles ? … |
| Avez-vous été exposé à des rayonnements ? à des microbes ou des virus (hépatites B et C) ? |
| Avez-vous été exposé à de l’amiante ? |
|
Avez-vous été exposé à un de ces produits ?
|
| Lors des visites auprès de la médecine du travail vous a –t-on déjà parlé d’un risque de cancer lié à une exposition professionnelle ? |
| Si vous avez quitté l’entreprise vous a-t-on remis, à votre départ , un document sur une éventuelle exposition à un produit dangereux (une attestation d’exposition à des produits dangereux pour les expositions antérieures au 1er février 2012 ou une fiche de prévention des expositions au facteur de pénibilité « Risque chimique » utilisée jusqu’au 1er octobre 2017)? |
| Vous a-t-on recommandé de continuer un suivi médical après la fin de l’exposition ? |
| D'autres collègues de travail occupés aux mêmes types de postes souffrent-ils de cancers ? |
Les aides possibles pour le médecin traitant qui évoque une origine professionnelle face à un cas de cancer
En cas de difficultés à retracer les expositions professionnelles du patient, le centre régional de pathologies professionnelles et environnementales peut constituer une aide pour le médecin traitant, qui peut y adresser son patient ; ce dernier pourra également y être accompagné dans ses démarches médico-administratives.
Si le patient est encore en activité et s’il ne s’y oppose pas, vous pouvez également l’orienter vers son médecin du travail, pour avis, lors d’une visite occasionnelle (Où et quand contacter le médecin du travail).
Cerveau
Principales expositions professionnelles et tableau de maladies professionnelles concernant le cancer du cerveau (glioblastome)
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|
Manipulation de nitrosoguanidines ou nitrosourées |
TRG : Tableau de maladie professionnelle du Régime Général
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
Foie

Principales expositions professionnelles et tableaux de maladies professionnelles concernant le cancer du foie
Angiosarcome |
||
Principales situations de travail pouvant être concernées |
Principaux risques à rechercher |
Système de réparation |
| Travaux exposant à l’action du chlorure de vinyle monomère, notamment les travaux exécutés dans les ateliers de polymérisation. | Exposition au chlorure de vinyle monomère | TRG 52 |
Tous travaux exposant à la manipulation ou l’inhalation d’arsenic ou de ses composés minéraux, notamment :
|
Arsenic et ses composés minéraux | TRG 20 |
|
TRA 10 | |
Carcinome hépato-cellulaire |
||
Principales situations de travail pouvant être concernées |
Principaux risques à rechercher |
Système de réparation |
Travaux exposant au chlorure de vinyle monomère :
|
Exposition au chlorure de vinyle monomère | TRG 52bis |
Travaux exposant aux produits biologiques d’origine humaine et aux objets contaminés par eux, effectués dans les :
|
Complication d’une hépatite virale transmise par le sang, ses dérivés ou tout autre liquide biologique ou tissu humain. Hépatite à virus B, à virus C |
TRG 45 |
|
Manipulation ou emploi d’arsenic ou de ses composés minéraux | TRA 10 |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus :
https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
Ethmoïde, fosses nasales et autres sinus de la face

Principales expositions professionnelles et tableaux de maladies professionnelles concernant le cancer de l'ethmoïde, des fosses nasales et des autres sinus de la face
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
Exemples d'activités :
|
Inhalation des poussières de bois |
|
|
Inhalation de certains dérivés du nickel |
|
|
CRRMP |
|
|
Dérivés du chrome |
|
|
Inhalation de poussières de cuir |
CRRMP |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles, à saisir lorsque la nuisance n'est pas inscrite au tableau
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
Lymphome, leucémie

Principales expositions professionnelles et tableaux de maladies professionnelles concernant les leucémies et le lymphôme
- Lymphome (LMNH) : Exposition aux pesticides
- Leucémie :
Lymphome (LMNH) : exposition aux pesticides
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
|
Pesticides :
|
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Leucémie : exposition aux rayonnements ionisants
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
|
Rayonnements ionisants : exposition à des rayons X, ou des substances radioactives naturelles (minerais…) ou artificielles (générateurs de rayons X, alpha, béta, ou gamma), ou à toute autre source d’émission corpusculaire
|
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Leucémie : exposition au benzène
| Principales situations de travail pouvant être concernées | Principaux risques | Système de réparation |
|---|---|---|
| Excepté dans certaines entreprise du secteur de la chimie, le benzène n'est plus utilisé depuis longtemps, mais il peut exister en mélange ou en tant qu'impureté dans des produits très divers.
Jusqu’au début des années 1980 :
Et jusqu’à présent :
|
Exposition (cutanée ou respiratoire) au benzène (ou "benzol"), ou produit en renfermant, le plus souvent en tant que solvant, dégraissant, ou diluant | |
|
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Leucémie : exposition au 1.3 butadiène
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
| Opérations de production, transport, logistique et utilisation du 1.3 butadiène et autres produits renfermant du 1.3 butadiène, notamment :
|
Exposition au 1.3 butadiène | TRG 99 |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Leucémie : exposition à l’oxyde d’éthylène
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
Principalement dans l'industrie chimique et pour divers types de stérilisation, depuis les années 60.
|
Exposition à l’oxyde d’éthylène | CRRMP |
CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles, à saisir lorsque la nuisance n'est pas inscrite au tableau
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
Nasopharynx

Principales expositions professionnelles et tableaux de maladies professionnelles concernant le cancer du nasopharynx
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
|
Nombreux secteurs industriels et professions concernés, notamment :
|
Exposition au formaldéhyde | TRG 43 bis |
|
Préparation, manipulation ou emploi de l'aldéhyde formique, de ses solutions et de ses polymères | TRA 28 bis |
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
L’exposition aux poussières de bois est un facteur de risque avéré du cancer du nasopharynx (CIRC, 2012). Ces poussières de bois peuvent être inhalées, notamment par les personnes exposées dans le cadre de leur travail.
Exemple de travaux pouvant exposés à la poussière de bois : transformation du bois (abattage, sciage, broyage), usinage de bois bruts ou de panneaux de bois reconstitué, du transport de copeaux et sciures issus de ces transformations, de la finition de meuble (égrenage).
Larynx
Principales expositions professionnelles et voie de reconnaissance en maladie professionnelle du cancer du larynx
Inhalation de brouillards, vapeurs d’acide sulfurique |
||
Principales situations de travail pouvant être concernées |
Principaux risques à rechercher |
Système de réparation |
|
Inhalation de brouillards, vapeurs d’acide sulfurique, pur ou en mélange | CRRMP |
CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles, à saisir lorsque la nuisance n'est pas inscrite au tableau
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
D’autres expositions professionnelles sont possibles et non inscrites dans un tableau de maladie professionnelle, dans ce cas lorsque un lien direct et essentiel entre la pathologie et l’exposition professionnelle peut être établi, il est possible de saisir le CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles.
A noté qu’il est estimé que 7 à 40% des cancers ORL auraient pour origine une exposition professionnelle
Peau

Principales expositions professionnelles et tableaux de maladies professionnelles concernant un cancer de la peau
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
|
Arsenic et ses composés minéraux |
|
|
||
Secteurs :
Travaux :
|
Goudrons, suies, dérivés de combustion du charbon |
TRG 16 bis |
Travaux :
|
Huiles minérales dérivées du pétrole |
|
|
Huiles minérales dérivées du pétrole |
CRRMP |
Secteurs :
Activités :
|
Rayonnements ionisants : cancer cutané compliquant une radiodermite | TRG 6 |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles, à saisir lorsque la nuisance n'est pas inscrite au tableau
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
Les cancers cutanés inscrits dans les tableaux de maladie professionnelle sont des carcinomes cutanés baso-cellulaires ou spinocellulaires.
Devant l’association de plusieurs cancers, pensez à une origine professionnelle possible :
- Arsenic : cancer bronchique primitif, cancer des voies urinaires, adénocarcinome hépatocellulaire, angiosarcome du foie.
- Rayonnements ionisants : leucémies, cancer broncho-pulmonaire primitif par inhalation, sarcome osseux.
Plèvre, péritoine, péricarde

Principales expositions professionnelles et tableaux de maladies professionnelles concernant le cancer de la plèvre, du péritoine, du péricarde
Devant tout cancer de la plèvre, du péritoine, du péricarde (mésothéliome), pensez à la déclaration obligatoire de tous les mésothéliomes, à ne pas confondre avec la déclaration d'un mésothéliome en maladie professionnelle (Conduite à tenir pour le médecin traitant)
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
Activités
Travaux
|
Exposition à l'amiante |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profesionnels.pdf
Déclaration obligatoire du mésotheliome (DO) au dispositif national de surveillance du mésotheliome
Consulter les conduites à tenir pour le médecin traitant
Surveillance après exposition à l’amiante (sans pathologie)
Consulter la fiche de conduites à tenir en cas d'exposition à l'amiante
En savoir plus sur le cancer de la plèvre ou mésothéliome
Consulter la cartographie de la mortalité par cancer de la plèvre ou mésothéliome extraite du tableau de bord Santé-Travail 2016 ou encore le dernier tableau de bord santé travail 2020.
Poumon
Principales expositions professionnelles et tableaux de maladies professionnelles concernant le cancer broncho-pulmonaire
En cas de cancer du poumon, au cours de l’interrogatoire du patient sur ses activités professionnelles, le médecin traitant recherche notamment une des situations à risque listées ci-dessous :
Classification par secteurs / industries :
- Agriculture
- Bâtiment et Travaux Publics (BTP)
- Céramiques et porcelaines
- Construction navale
- Chimie
- Imprimerie
- Métallurgie, sidérurgie
- Mines et carrières
- Nucléaire
- Textile et cuir
- Verre
- Autres secteurs / travaux
Consulter la rubrique générale « Autres secteurs / travaux » si vous ne trouvez pas le travail que vous cherchez dans la rubrique spécifique consultée.
Principaux facteurs extra-professionnels
- Tabagisme actif ou passif
- Exposition domestique au radon
- Emission des moteurs diesel
Classification par risques
- Amiante
- Arsenic
- Bischlorométhyléther
- Brouillards / vapeurs d’acide sulfurique
- Cadmium
- Chrome (dérivés)
- Goudrons, suies, dérivés du charbon, huiles
- Nickel (dérivés)
- Oxydes de fer
- Poussières de cobalt associées au carbure de Tungstène
- Poussières et gaz radioactifs
- Silice
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles, à saisir lorsque la nuisance n'est pas inscrite au tableau
Principaux risques |
Principaux secteurs / travaux |
Système de réparation |
Amiante |
||
|
Exposition aux poussières d’amiante |
Activités :
Travaux :
|
|
Arsenic |
||
|
Manipulation ou emploi d’arsenic ou de ses composés minéraux |
|
|
|
TRA 10 | |
|
CRRMP |
|
Bischlorométhyléther |
||
|
Fabrication de bischlorométhyléther (BCME) |
|
|
Brouillards / vapeurs d’acide sulfurique |
||
|
Brouillards / vapeurs d’acide sulfurique (pur ou en mélange) |
|
CRRMP |
Cadmium |
||
|
Inhalation de poussières ou fumées renfermant du cadmium |
|
|
Chrome (dérivés) |
||
|
Dérivés du chrome |
|
|
|
CRRMP |
|
Goudrons, suies, dérivés du charbon, huiles |
||
|
Exposition aux goudrons, suies, dérivés du charbon, huiles minérales et bitumeuses |
|
|
|
CRRMP |
|
Nickel (dérivés) |
||
|
Dérivés du nickel |
|
|
|
CRRMP |
|
Oxydes de fer |
||
|
Oxydes de fer |
|
|
|
CRRMP |
|
Poussières de cobalt associées au carbure de Tungstène |
||
|
Inhalation de poussières de cobalt associées au carbure de tungstène (métaux durs) |
|
|
Poussières et gaz radioactifs |
||
|
Inhalation de poussières ou gaz radioactifs |
|
|
Silice |
||
|
Inhalation de poussières de silice cristalline avec des signes radiologiques ou histologiques de silicose |
|
|
|
||
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : http://www.ligue-cancer.net/files/national/article/documents/bro/cancers-profesionnels.pdf
Pour en savoir plus sur les cancers
Classification par secteurs / industries
- Agriculture
- Bâtiment et Travaux Publics (BTP)
- Céramiques et porcelaines
- Construction navale
- Chimie
- Imprimerie
- Métallurgie, sidérurgie
- Mines et carrières
- Nucléaire
- Textile et cuir
- Verre
- Autres secteurs / travaux
NB : Consulter la rubrique générale « Autres secteurs / travaux » si vous ne trouvez pas le travail que vous cherchez dans la rubrique spécifique consultée.
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles, à saisir lorsque la nuisance n'est pas inscrite au tableau
Principaux secteurs et travaux pouvant être concernés |
Principaux risques |
Système de réparation |
Agriculture |
||
|
|
|
|
|
TRA 22 |
|
|
CRRMP |
Bâtiment et Travaux Publics (BTP) |
||
|
|
|
|
|
|
|
|
|
Céramiques et porcelaines |
||
|
|
|
|
|
CRRMP |
|
|
CRRMP |
Construction navale |
||
|
Exposition aux poussières d’amiante | |
Chimie |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CRRMP |
|
|
CRRMP |
|
|
CRRMP |
Imprimerie |
||
|
|
CRRMP |
|
|
CRRMP |
Métallurgie, sidérurgie |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CRRMP |
|
|
CRRMP |
|
|
CRRMP |
|
|
CRRMP |
Mines et carrières |
||
|
|
|
|
|
TRG 6
|
Nucléaire |
||
| • Centrales thermiques | Exposition aux poussières d’amiante | |
|
Inhalation de poussières ou gaz radioactifs | |
Textile et cuir |
||
|
|
|
|
|
CRRMP |
|
|
CRRMP |
|
|
CRRMP |
Verre |
||
|
|
|
|
|
|
|
|
CRRMP |
|
|
CRRMP |
|
|
CRRMP |
Autres secteurs / travaux |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CRRMP |
|
|
CRRMP |
|
|
CRRMP |
|
|
CRRMP |
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : http://www.ligue-cancer.net/files/national/article/documents/bro/cancers-profesionnels.pdf
Pour en savoir plus sur les cancers
Voies urinaires

Principales expositions professionnelles et tableaux de maladies professionnelles concernant les tumeurs des voies urinaires
| Principales situations de travail pouvant être concernées | Principaux risques à rechercher | Système de réparation |
|---|---|---|
|
Exposition à certaines amines aromatiques (voir tableau) |
|
|
Manipulation de goudrons, suies, dérivés de combustion du charbon, brais de houille = produits contenant des hydrocarbures aromatiques polycycliques "HAP" |
|
|
|
|
|
Manipulation ou emploi d’arsenic ou de ses composés minéraux |
|
|
|
CRRMP |
TRG : Tableau de maladie professionnelle du Régime Général
TRA : Tableau de maladie professionnelle du Régime Agricole
CRRMP : Comité Régional de Reconnaissance des Maladies Professionnelles, saisi lorsque toutes les conditions du tableau ne sont pas remplies.
Cette liste est reproduite ou inspirée de la brochure sur les cancers d'origine professionnelle éditée par la Ligue contre le cancer, après autorisation.
Pour en savoir plus : https://www.ligue-cancer.net/sites/default/files/brochures/cancers-profe...
Pensez également aux principaux facteurs extra-professionnels associés :
- Consommation de tabac
- Consommation de cannabis
Conduite à tenir pour la surveillance médicale des patients à risque de cancer de la vessie, en l’absence de symptôme
Pour les patients exposés ou ayant été exposés à des agents cancérogènes pour la vessie, un dépistage ciblé est recommandé.
Extrait des recommandations de la Société française de médecine du travail, en collaboration avec la Société française du cancer et l’Association française d’urologie - Label InCA-HAS avril 2012
Le patient est en activité professionnelle
C’est le médecin du travail qui s’occupe :
- de la surveillance de l’exposition ;
- de la surveillance post-exposition, qui concerne des sujets toujours en activité professionnelle mais non exposés au risque (même s’ils ont changé d’établissement) et qui est assurée par le médecin du travail de l'entreprise actuelle selon les mêmes modalités que la surveillance post-professionnelle.
Le patient est inactif (chômeur, retraité...)
La surveillance, dite post-professionnelle, est réalisée par le médecin traitant ou l’urologue, avec l’aide possible de le Centre régional de pathologies professionnelles et environnementales.
Elle est recommandée pour tous les travailleurs à risque très élevé exposés un an et plus, et proposée au cas par cas pour les travailleurs à risque très élevés exposés moins d’un an et les travailleurs à risque élevé exposés un an et plus. Elle comporte :
- une cytologie urinaire ou cytodiagnostic urinaire dont le but est de détecter des cellules tumorales provenant d’une tumeur de vessie ou des voies excrétrices urinaires, desquamant dans les urines.
- Réalisée 20 ans après le début de l’exposition au cancérogène vésical puis tous les 6 mois.
Consultez les catégories de travailleurs à risque très élevé et élevé et les catégories de travailleurs à risque modéré ou pour lesquels les données sont insuffisantes (pages 3 à 6) dans la synthèse des recommandations de bonne pratique de l'INCa-HAS pour la surveillance médico-professionnelle des travailleurs exposés ou ayant été exposés à des agents cancérogènes pour la vessie.
Que faire en cas de symptomatologie urinaire chez un patient à risque ?
Si l’un des symptômes suivants survient, même isolé, adressez le patient à un urologue en mentionnant son activité professionnelle à risque :
- Hématurie microscopique ou macroscopique (qu’elle soit terminale ou totale)
- Troubles mictionnels
- Infection urinaire
Conduites à tenir pour le médecin traitant
Conduite à tenir quand une origine professionnelle est identifiée
Lorsque le médecin traitant repère une origine professionnelle à un cancer, il remplit le certificat médical initial (Aide au remplissage) en précisant la nature de la maladie et reprenant si possible, les termes du tableau de maladie professionnelle s’il y en a un (Rôle du médecin de soins dans la déclaration de maladie professionnelle).
De son côté, le patient enverra à sa caisse de sécurité sociale sa déclaration de maladie professionnelle, les éventuels examens complémentaires et le certificat médical initial si le médecin ne l’a pas fait en ligne via Amelipro. (Rôle de l’assuré dans la déclaration en maladie professionnelle)
A noter que c’est le patient qui décide ou pas de déclarer sa maladie en maladie professionnelle.
Le médecin peut conseiller à son patient de se rapprocher d’associations pouvant apporter une aide administrative et juridique, notamment dans le remplissage de la déclaration de maladie professionnelle.
Dans le cas particulier des cancers, c’est la consolidation qui va permettre au patient de percevoir une rente, après la fixation du taux d’Incapacité Permanente par le médecin conseil de l’assurance maladie.
Pour un patient ne percevant pas d’indemnités journalières (patient retraité en général), cette consolidation pourra être effectuée sans attendre la fin du traitement actif, à l’initiative du médecin conseil dès la reconnaissance de maladie professionnelle (MP) obtenue ou à l’initiative du médecin traitant (par rédaction d’un certificat final de consolidation avec séquelles). Dans ce cas, afin que le patient perçoive sa rente au plus tôt, la date de consolidation correspond à la date définitive de la MP (date figurant sur la notification de reconnaissance de MP adressée au patient par la CPAM).
En cas de décès du patient en rapport avec la maladie professionnelle reconnue, les ayants droits peuvent faire une demande de « rente d’ayant droit » en faisant parvenir à la CPAM les justificatifs du décès accompagnés d’un certificat médical certifiant le lien entre le décès et la MP (il s’agit d’une rente différente de celle versée à l’assuré de son vivant).
Cas particulier de la déclaration obligatoire du mésotheliome (DO) au dispositif national de surveillance du mésotheliome
Ne pas confondre d'une part la déclaration obligatoire de tout mésothéliome, indépendamment de son origine (environnementale ou professionnelle) faite par le médecin, et d'autre part, la déclaration d'un mésothéliome en maladie professionnelle, faite par le patient avec le certificat médical initial de son médecin, qui sont deux procédures distinctes et totalement indépendantes.
Les mésotheliomes sont la 31ème maladie à déclaration obligatoire (DO) : depuis le 1er Janvier 2012, tous les médecins pathologistes et cliniciens (pneumologues, chirurgiens, oncologues, généralistes…) qui posent un diagnostic de mésotheliome, quel que soit son site anatomique, doivent le déclarer à l’Agence régionale de santé.
Le médecin traitant notifie à son ARS, le plus rapidement possible tous les cas de mésotheliomes diagnostiqués, depuis 2012 au moyen d’une fiche de notification : fiche de notification pour les cliniciens.
La voie de transmission à privilégier est le fax :
ARS Provence-Alpes-Côte d'Azur : Fax : 04 13 55 83 44 (modalité à privilégier)
Mail ars13-alerte@ars.sante.fr (modalité alternative)
Tél : 04 13 55 80 00
Toutes les informations sur la définition des cas, la procédure de DO et le dispositif national de surveillance des mésotheliome sont disponibles sur le site de Santé Publique France qui a mis en place le dispositif à la demande du Ministère de la santé.
Conduite à tenir quand le patient s’apprête à reprendre son activité professionnelle
Les informations qui suivent concernent la prévention de la désinsertion professionnelle (PDP) des patients, celle-ci intéresse tous ceux dont l’état de santé fragilisé compromet la reprise ou le maintien en activité professionnelle. La PDP concerne ainsi les patients porteurs de cancer dont l’origine est professionnelle ou extra-professionnelle et les patients porteurs d’autres pathologies que les cancers.
En amont de la reprise du travail, suite à un arrêt de travail prolongé, le médecin traitant conseille à son patient de rencontrer son médecin du travail à l’occasion d’une visite de pré-reprise, afin que les mesures nécessaires soient prises pour faciliter le retour du patient/salarié au sein de son entreprise : un aménagement du poste de travail, de l’organisation du travail ou encore des horaires, etc. pourront être proposés en fonction de l’état de santé du patient et des possibilités de l’entreprise. L’intervention du Cap Emploi pourra être demandée afin de participer à cette réflexion et à sa mise en œuvre.
Il est important d’adresser suffisamment tôt (1 à 2 mois avant la fin de l’arrêt de travail) les patients au service de prévention et de santé au travail afin que des propositions puissent être émises et les aménagements effectués.
Une reprise à temps partiel thérapeutique peut être prescrite par le médecin traitant sur le formulaire d’arrêt de travail.
Le médecin traitant peut proposer au patient de demander une Reconnaissance de la qualité de travailleur handicapé : elle est indispensable pour bénéficier d’aides pratiques dans le cadre du maintien dans l’emploi.
En cas d’impossibilité d’aménagement ou de reclassement dans l’entreprise, le patient pourra également, s’il le souhaite, être accompagné dans un parcours de réorientation professionnelle (Outils de Maintien dans l’emploi).
En l’absence de médecin du travail (travailleurs indépendants notamment), le médecin traitant peut orienter son patient vers des acteurs ressources pour aider son patient à reprendre son activité professionnelle : notamment le Cap Emploi et les assistantes sociales de l’Assurance Maladie. A noter que les travailleurs indépendants peuvent adhérer volontairement depuis 2021 à un service de prévention et de santé au travail et bénéficier d’un suivi de l’état de santé et d’un accompagnement pour reprendre son activité professionnelle. Il existe aussi des associations en région PACA qui accompagnent les personnes atteintes de cancer sur différents plans, notamment la gestion de son entreprise en fonction de sa santé, le retour vers l’emploi (Caire 13, La niaque…)
Le médecin traitant peut également conseiller son patient à suivre une éducation thérapeutique du patient qui l’aidera à gérer au mieux sa vie avec une maladie chronique. Il existe une fiche pratique sur : Travailler avec une maladie chronique
Pour en savoir plus sur les acteurs, parcours, outils du maintien dans l’emploi
Conduite à tenir pour la surveillance médicale des patients
Lorsque l’activité professionnelle expose le salarié à certains risques notamment des agents cancérogènes, la surveillance faite par la médecine du travail cesse en changeant de métier ou en devenant inactif.
Certaines pathologies pouvant apparaître longtemps après la cessation de l’exposition, c'est au médecin praticien, généraliste ou spécialiste, de penser soit à proposer soit à assurer lui-même, une surveillance dite "post professionnelle".
Si le patient est toujours en activité : Il est recommandé d’orienter le patient vers son médecin du travail qui assure la surveillance de l’exposition de son métier actuel et pourra également assurer la surveillance post exposition de ses anciens métiers.
Si le patient n’est plus en activité :
- La surveillance, dite post-professionnelle, est réalisée par le médecin traitant ou spécialiste, avec l’aide possible du Centre régional de pathologies professionnelles et environnementales
- Le patient doit accompagner sa demande de prise en charge de surveillance post-professionnelle d’une attestation d’exposition remplie par l’employeur et le médecin du travail.
- Si votre patient n’a pas d’attestation d’exposition mais qu’il a été exposé, il peut faire une demande de surveillance post-professionnelle auprès de son organisme de sécurité sociale, sur papier libre, accompagnée des certificats de travail retraçant sa carrière professionnelle.
Concernant les expositions aux agents cancérogènes, la surveillance médicale est généralement prévue tous les 2 à 5 ans :
- Pour certains agents cancérogènes, la nature et la fréquence des examens médicaux ont été fixées par arrêté : Tableau récapitulatif des modalités de surveillance post-professionnelle en fonction des agents cancérogènes.
- Pour les autres agents cancérogènes non mentionnés dans ce tableau, c’est au médecin conseil de fixer les modalités de la surveillance.
Exemple du suivi des patients à risque de cancer de la vessie, en l’absence de symptôme
Pour les patients exposés ou ayant été exposés à des agents cancérogènes pour la vessie, un dépistage ciblé est recommandé.

Extrait des recommandations de la Société française de médecine du travail, en collaboration avec la Société française du cancer et l’Association française d’urologie - Label InCA-HAS avril 2012
Le patient est en activité professionnelle
C’est le médecin du travail qui s’occupe :
- de la surveillance de l’exposition
- de la surveillance post-exposition, qui concerne des sujets toujours en activité professionnelle mais non exposés au risque (même s’ils ont changé d’établissement) et qui est assurée par le médecin du travail de l'entreprise actuelle selon les mêmes modalités que la surveillance post-professionnelle.
Le patient est inactif (chômeur, retraité...)
La surveillance, dite post-professionnelle, est réalisée par le médecin traitant ou l’urologue, avec l’aide possible du Centre régionale de pathologies professionnelles et environnementales.
Elle est recommandée pour tous les travailleurs à risque très élevé exposés un an et plus, et proposée au cas par cas pour les travailleurs à risque très élevés exposés moins d’un an et les travailleurs à risque élevé exposés un an et plus. Elle comporte :
- Une cytologie urinaire ou cytodiagnostic urinaire dont le but est de détecter des cellules tumorales provenant d’une tumeur de vessie ou des voies excrétrices urinaires, desquamant dans les urines.
- Réalisée 20 ans après le début de l’exposition au cancérogène vésical puis tous les 6 mois.
Consultez les catégories de travailleurs à risque très élevé et élevé et les catégories de travailleurs à risque modéré ou pour lesquels les données sont insuffisantes (pages 3 à 6) dans la synthèse des recommandations de bonne pratique de l'INCa-HAS pour la surveillance médico-professionnelle des travailleurs exposés ou ayant été exposés à des agents cancérogènes pour la vessie.
Que faire en cas de symptomatologie urinaire chez un patient à risque ?
Si l’un des symptômes suivants survient, même isolé, adressez le patient à un urologue en mentionnant son activité professionnelle à risque :
- Hématurie microscopique ou macroscopique (qu’elle soit terminale ou totale)
- Troubles mictionnels
- Infection urinaire
Surveillance après exposition à l’amiante (sans pathologie)
Consultez la fiche Conduite à tenir en cas d'exposition professionnelle à l'amiante
Quelques chiffres

- En France, la prévalence du diabète (tout type) traité pharmacologiquement (ayant eu au moins trois remboursements d'insuline ou d'antidiabétiques oraux au cours de l'année) était estimée à 5,4 % de la population en 2021, soit 3,6 millions de personnes en France. La fréquence du diabète continue de progresser chaque année.
- A structure d’âge identique, la prévalence du diabète était plus élevée chez les hommes (6,3 %) que chez les femmes (4,2 %).
- La prévalence du diabète traité pharmacologiquement était 1,7 fois plus élévé chez les femmes et 1,4 fois plus élevée chez les hommes résidant dans les communes métropolitaines les plus défavorisées que chez ceux qui résidaient dans des communes métropolitaines les plus favorisées
- En région PACA, la prévalence du diabète traité pharmacologiquement était estimée à 5,7 % chez les 20 ou plus en 2021 .
- La prévalence du diabète pourrait être sous-estimée, les personnes diabétiques non diagnostiquées et/ou non traitées n’étant pas prises en compte. En 2014-2016, l'enquête Esteban a estimé une prévalence des diabètes non diagnostiqués à 1,7 % (IC95 % = 1,1-2,4).
- La population de diabétiques actifs à 1,3 millions de personnes en France, soit 5% des actifs.
- Selon une étude récente menée par la Fédération française des diabétiques sur le vécu des diabétiques au travail, en 2018, 23% des personnes diabétiques de type 1 avaient déjà ressenti de la discrimination au travail. Une étude de 2010 estimait ainsi à près de 500 000 le nombre de personnes diabétiques sorties précocement du marché du travail du fait de leur maladie.
Pour rappel :
Il existe différents types de diabète : le diabète de type 1 (qui touche environ 6% des diabétiques), le diabète de type 2 (environ 92%) et quelques diabètes rares (environ 2%).
Repérer les facteurs de risque professionnels favorisant la survenue d’un diabète de type 2

Plusieurs facteurs professionnels ont été identifiés comme étant associés au développement d’un diabète de type 2 :
- Le travail sédentaire
- Le travail posté
- Les horaires comportant des quarts de travail
- Le travail de nuit
- Les horaires limitant le temps qu'une personne peut consacrer à des activités physiques
- La difficulté à s’alimenter à des horaires fixes du fait d'horaires de travail variables
- L’accès réduit à une alimentation équilibrée et diversifiée
Il est néanmoins possible d’agir sur ces facteurs de risque en mettant en place des actions de prévention collective pour les limiter :
- Encourager l'activité physique, faciliter l'accès à des activités sportives pendant les temps de pause (salle de sport, intervention de coachs au sein de l’entreprise…)
- Offrir des aliments sains dans les restaurations d’entreprises, dans les distributeurs automatiques, lors des réunions de travail, …
- Proposer, dans la mesure du possible, des pauses régulières aux salariés, permettant de déjeuner à heures fixes
- Effectuer des sensibilisations auprès des salariés qui travaillent en horaires alternants ou en horaire de nuit afin de les sensibiliser à une bonne hygiène de vie
Impact du diabète sur le travail

Dans la plupart des milieux de travail, le diabète ne représente pas un risque grave pour le patient (ni pour les autres salariés), surtout si son diabète est bien pris en charge et stabilisé.
Dans certains cas, des effets induits par le diabète (troubles de la conscience, perte de connaissance, perte de la sensibilité…) peuvent néanmoins conduire à des situations à risques pour le salarié diabétique et pour ses collègues de travail ou les personnes situées dans l’environnement proche du salarié (ex : chauffeur Poids Lourd faisant un malaise au volant).
C’est la raison pour laquelle certaines professions/fonctions sont aujourd’hui d’accès limité voire interdit, pour des personnes atteintes de diabète ou de ses formes sévères.
Emplois interdits du fait du risque de déséquilibre glycémique
Certains métiers sont interdits aux patients diabétiques traités par hypoglycémiant pour des raisons de sécurité et/ou de sureté liées au risque de malaises hypoglycémiques :
- L’armée
- Le réseau ferré national
- La sûreté nationale et les douanes
- L’aviation et la marine civile et commerciale
- La sécurité civile et les secours
- La surveillance pénitentiaire
- Les plongeurs professionnels et scaphandriers
Cette liste n’est pas exhaustive et définitive. Par ailleurs, certains arrêtés sont aujourd’hui remis en cause et des propositions de lois visant à adapter ces réglementations à chaque cas sont actuellement en cours d’examen. La fédération nationale des diabétiques est très impliquée dans ces démarches et détaille ses avis et recommandations dans son livre blanc « Diabète et travail, propositions pour en finir avec les discriminations »
Pour aller plus loin : Professions réglementées en cas de diabète
Quelques conseils pour le médecin généraliste confronté à des jeunes enfants/adolescents diabétiques pour leurs choix professionnels futurs
Un jeune adulte ou un adolescent qui déclare un diabète alors qu’il est dans la pleine construction de son parcours de vie (tant personnellement que socialement ou professionnellement) peut se retrouver confronté à de nombreux bouleversements dans sa vie quotidienne lorsque la maladie apparait. Par ailleurs, certaines opportunités/vocations professionnelles (métiers/fonctions, …) peuvent subitement lui devenir interdites, de par sa maladie.
Le médecin généraliste peut d’ores et déjà sensibiliser et informer le jeune sur la compatibilité de ses aspirations professionnelles et de sa maladie. Il peut également inviter le jeune très précocement à suivre une éducation thérapeutique (ETP) portant les facteurs influant sur sa maladie (alimentation/activité physique/rythme de vie/travail), et à se renseigner auprès d’associations.
Postes de travail contre-indiquées du fait du risque de déséquilibre glycémique
Certains postes de travail peuvent être contre-indiquées chez un patient présentant un diabète non stabilisé (malaises dus à un déséquilibre glycémique) :
- Postes nécessitant une sécurité/vigilance accrue : travail en hauteur, travail sur machine dangereuse, contact avec des courants haute tension, sites d’exercice à risque (SEVESO, nucléaire…) …
- Poste de travail isolé
- Enfin, certains métiers nécessitent l’obtention d’un permis de conduire ou d’une attestation de conduite fournie par l’employeur (Certificat d'aptitude à la conduite en sécurité ou CACES) :
- soit d’un véhicule léger (Permis B)
- soit d’un engin de chantier (chariot élévateur (CACES), grue (permis C + CACES), …)
- soit d’un poids lourds (Permis C) ou transport en commun (permis D)
Cette liste n’est pas exhaustive. En effet c’est le médecin du travail qui détermine au cas par cas l’aptitude au poste de travail du salarié, en fonction de sa connaissance du poste de travail et du risque de malaise du patient (en fonction de l’équilibre de son diabète et de ses traitements).
! Une évaluation n’est jamais définitive : dans les cas où le diabète apparaît ou s’aggrave dans le cours de l'exercice de ces professions, il appartiendra au médecin du travail d'établir si le poste occupé est compatible avec le diabète.
Le suivi des personnes diabétiques actives par le médecin du travail est donc indispensable pour prendre en compte l’évolution de la maladie (modification du traitement, problème de stabilisation du diabète, apparition ou aggravation de complications, addition de pathologie concomitante, …) et celle du poste de travail.
Facteurs favorisant les déséquilibres glycémiques
Plusieurs éléments peuvent jouer un rôle défavorable sur l’équilibre du diabète :
- Travail posté, travail de nuit : variabilité des horaires et donc des contraintes en termes d'horaires d'alimentation et de contrôle de la glycémie
- Déplacements avec décalages horaires
- Difficultés pour faire des repas équilibrés (Attention aux repas d'affaires qui sont parfois trop riches)
- Facteurs de risque psycho-sociaux : Stress, attention soutenue …
- Efforts physiques intenses
- Environnement de travail : exposition à la chaleur… (Attention, peut avoir un impact sur le fonctionnement d’une à pompe à insuline ou d’un capteur glycémique)
- Possibilité (ou non) d’effectuer des autocontrôles de la glycémie
Tous ces éléments sont étudiés au cas par cas par le médecin du travail, en prenant toujours en compte l’avis du salarié diabétique.
Connaitre les contraintes du travail et du salarié permet au médecin du travail et au médecin traitant de les intégrer en s'interrogeant sur la façon d'adapter le traitement, les horaires des repas et la pratique d'une activité physique.
Les limitations de travail dues aux complications
Le diabète est une maladie pouvant évoluer tout au long de la vie professionnelle de votre patient. Sa situation nécessite donc d’être réévaluée régulièrement par son médecin du travail, en particulier en cas de survenue de complications associées au diabète. Celles-ci peuvent en effet nécessité des adaptations voire un changement de poste de travail.
- Troubles visuels : certains métiers (métiers de l’horlogerie, mécanique de précision, …) nécessitent une excellente acuité visuelle qui peut évoluer négativement dans le temps en cas de complications liée à la maladie et mettre le salarié en grande difficulté dans l’exercice de ses taches.
! Pour info : La rétinopathie diabétique n’est pas une contre-indication pour le travail sur écran
- Risque infectieux : certains métiers peuvent exposer les diabétiques à des complications infectieuses en augmentant le risque de plaie ou en les exposant directement à des agents infectieux.
- Risques associés à une insensibilité des pieds due à une neuropathie périphérique : certains postes de travail peuvent être plus risqués du fait de l’altération de la capacité de conduire, du risque majoré de blessures et d’infections, de la perte de sensibilité à la chaleur ou au froid …
- Risques cardiovasculaires : certains postes de travail peuvent être plus risqués du fait du risque de malaises, en cas de station debout prolongée (AOMI) ou de travail physique (amputations)
- Risque rénal : le travail physique est rendu difficile en cas de dialyse
Le suivi des personnes actives

Une personne qui déclare son diabète alors qu’elle est déjà en activité professionnelle peut se retrouver confrontée à de nombreux bouleversements dans sa vie quotidienne. Elle doit, en effet, adapter son alimentation, ses activités, son traitement et ainsi réorganiser son quotidien.
Outre cette dimension personnelle, la personne diabétique doit également réapprendre à gérer sa vie et son environnement professionnel.
Le suivi des personnes diabétiques actives par leur médecin du travail est indispensable pour prendre en compte l’évolution de la maladie et celle du poste de travail de votre patient. En effet, une modification de traitement augmentant le risque d’hypoglycémie, l’apparition ou l’aggravation de complications ou l’addition d’une pathologie concomitante sont autant de situations qui peuvent nécessiter une adaptation du poste ou du temps de travail. Par ailleurs, le suivi du patient par son médecin du travail permet aussi de mettre en place des adaptations pour limiter les risques d’hypoglycémie.
Comment limiter les risques de déséquilibre glycémique ?
Il est possible d’agir sur le milieu professionnel pour limiter les déséquilibres glycémiques et leurs conséquences de plusieurs façons :
- En facilitant les soins :
- Fournir des contenants pour objets pointus et tranchants si l'insuline est administrée à l'aide d'aiguilles
- Permettre aux employés de garder de la nourriture et le matériel d'analyse nécessaire près de leur poste de travail ou de leur aire de pause
- Octroyer du temps et/ou un endroit privé pour l'administration de médicaments ou la mesure de la glycémie
- Des absences autorisées pour traitement médicaux (3º et 4º de l’article L 322 - 3 du Code de la Sécurité Sociale). Ces absences ne sont pas payées par l’employeur, sauf accord d’entreprise ou convention collective, prévoyant des dispositions plus favorables.
- Aménager un endroit pour se reposer jusqu'à ce que leur glycémie atteigne de nouveau des valeurs normales
- …
- En prévenant les risques :
- En travaillant sur l’organisation du travail : horaires de travail adapté au bon déroulement du traitement, mise en place de temps de pause si nécessaire, limitation du temps de travail (TPT), limitation ou interdiction de certains types de déplacement (avec décalage horaire, …)
- En s'assurant que les secouristes sont formés pour reconnaître les symptômes aigus courants d'hypoglycémie et les problèmes connexes afin qu'ils puissent fournir de l'aide ( formation SST Sauveteur Secouriste du Travail pour les salariés, participation du service de prévention et de santé au travail qui peut aider l'employeur à mettre en place un protocole d'urgence/gestion de crise avec des conduites à tenir et tous les n° utiles…)
- …
Parler de diabète à ses collègues ?
Il n’y a aucune obligation pour un salarié diabétique de parler de son diabète à son employeur ou à ses collègues, mais il est conseillé d’en parler avec une personne qui travaille avec vous et de lui expliquer comment elle pourra vous aider si cela était nécessaire :
- Vous aider à vous « resucrer » ;
- Joindre un professionnel de santé si nécessaire (lui indiquer les numéros d’urgence et où trouver le numéro de téléphone de votre médecin traitant)
Il est également conseillé de garder toujours sur vous la liste des traitements que vous prenez.
Adaptations possibles en cas de complications
Pour un diabétique bien portant, il n’y a à priori pas de raison de demander le statut de travailleur handicapé.
Par contre, si le diabète évolue avec des complications, cette demande de reconnaissance de travailleur handicapé peut être justifiée car elle peut faciliter la mise en place de certaines adaptations pour limiter l’impact du travail sur le diabète et inversement. Elle permet ainsi de financer des conseils, un accompagnement et/ou du matériel. Malgré l’évolution de la maladie et grâce à des aides techniques, il est souvent possible d’être maintenu dans son emploi.
Le médecin du travail, mobilisé précocement, peut ainsi proposer :
- Des aménagements du poste de travail
- Les patients atteints de rétinopathie diabétique, peuvent bénéficier d’une technologie d'assistance pour les aider à voir (2 écrans, bras support pour les bouger…) et de consultations spécialisées qui permettent de trouver des solutions pour compenser le déficit
- Les patients atteints de neuropathie diabétique peuvent bénéficier d’une chaise ou un tabouret pendant qu'il travaille, de chaussures de sécurité …
- Limitation des efforts de manutention
- Suppression du travail en hauteur
- …
- Des aménagements du temps de travail
- Sortie plus tôt en cas de fatigue en fin de journée
- Travail de jour à la place du travail de nuit
- …
Il est également possible d’envisager une reconversion professionnelle si le travail devient incompatible avec l’état de santé de votre patient, en lien avec son médecin du travail
Quand le patient diabétique a des complications qui deviennent très invalidantes pour son travail, et l’oblige à réduire d’au moins 2/3 ou arrêter son activité rémunérée, il est possible de faire une demande de pension d'invalidité.
Quand contacter le médecin du travail ?

En cas de diagnostic de diabète ou d’aggravation de la pathologie, si vous pensez, en tant que médecin traitant :
- Soit que son travail peut avoir un impact sur sa pathologie (déséquilibre…)
- Soit que sa pathologie peut rendre son travail difficile (malaise lié au déséquilibre glycémique, fatigue, rétinopathie…)
Vous pouvez adresser votre patient à son médecin du travail dans le cadre d’une visite à la demande (ou d’une visite de pré-reprise si votre patient est en arrêt de travail)
Le médecin du travail est l'interlocuteur privilégié d'une personne diabétique qui voit son poste ou sa maladie évoluer, avec pour conséquences une menace pour sa santé ou celles de ses collègues.
Comme tous les médecins, le médecin du travail est soumis au secret médical.
Le médecin du travail vérifiera si l’état de santé de la personne diabétique est compatible avec son emploi et proposera les aménagements nécessaires.
Il pourra, avec l’accord du patient, intervenir auprès de son employeur pour réaliser des aménagements permettant la poursuite de l’activité professionnelle dans les meilleures conditions :
- Les horaires (comme l'aménagement des pauses dans la journée ou le midi pour les glycémies et les repas)
- Les fonctions
- Le poste (réduire le stress ou les efforts physiques), voire un changement de poste
- La réduction de son temps de travail
- Le changement de statut (travailleur handicapé…)
A l’embauche ou en cas d’arrêt de travail prolongé, le médecin du travail recevra systématiquement votre patient en consultation pour une visite d’embauche ou une visite de reprise. Il décidera de l’aptitude à un poste de travail pour votre patient diabétique, en fonction de l’équilibre du diabète, et des caractéristiques du poste de travail.
Votre patient n’a aucune obligation de parler de son diabète à l’employeur à l’embauche, ni de mentionner sa RQTH. Il a d’ailleurs la possibilité de demander à sa Caisse Primaire d’Assurance Maladie de lui délivrer une attestation de carte vitale anonymisée ne portant pas la mention ALD (Affection Longue Durée) (Code de la Sécurité Sociale, article R. 161-33-4.)
Il est fortement recommandé (mais non obligatoire) au salarié diabétique de signaler sa maladie à son médecin du travail, car ce dernier est la seule personne habilitée à recevoir des informations d’ordre médical dans l’environnement professionnel, et de ce fait l’acteur pivot en matière de prévention de la désinsertion professionnelle et maintien dans l’emploi des personnes par la proposition d’aménagements des postes de travail en agissant sur la composantes organisationnelle (temps de travail, …), individuelle (dispositifs d’aide à la reconversion, changement de fonction, changement de statut-RQTH, …) et techniques (réduction de charge, effort, …).
Diagnostic et repérage d'une origine professionnelle
La broncho-pneumopathie chronique obstructive est une pathologie méconnue. Mieux connaître cette maladie permet d’améliorer le dépistage, de rechercher les facteurs de risque (notamment professionnels) et de débuter une prise en charge précoce.
La BPCO : un problème majeur de santé publique sous diagnostiqué et insuffisamment pris en charge
La broncho-pneumopathie chronique obstructive (BPCO) est une maladie chronique, lentement progressive, caractérisée par une diminution non complètement réversible des débits aériens (1).
Problème majeur de santé publique
Près de 75 % des patients atteints d'une BPCO ne sont pas diagnostiqués (2).
La BPCO est actuellement la 5ème cause de mortalité dans le monde.
15 % des BPCO auraient une origine professionnelle (3-5).
En 2006, seulement 88 cas ont été reconnus en maladie professionnelle (régime général) (5).
Les femmes présentent potentiellement le même risque de développer une BPCO que les hommes.
Principaux facteurs de risque
- Tabagisme
- Consommation de cannabis (1 joint ≈ 5 cigarettes) (6)
- Exposition professionnelle (Principaux métiers concernés)
- Pollution atmosphérique
- Facteurs génétiques : déficit en alpha1-antitrypsine (7).
Importance de l'interrogatoire
L'interrogatoire est essentiel pour le diagnostic de la BPCO et pour rechercher un facteur professionnel.
Pour le diagnostic de la BPCO
A un stade précoce, le patient ne ressent pas ou peu de symptôme(s) et consulte pour un autre motif.
Rechercher systématiquement une BPCO chez tout patient, homme ou femme :
- Fumeur (tabac, cannabis) âgé de 40 ans et plus (dès 10 paquets-années pour le tabac) ;
- Exposé à des facteurs de risque professionnels (Principaux métiers concernés) ;
- Présentant une restriction des activités physiques quotidiennes (marche, montée d’étages / de côte, sport …)
- Présentant une des pathologies suivantes (favorisées par le contexte inflammatoire chronique de la BPCO), souvent premier motif de consultation :
- Maladies cardio-vasculaires (maladies coronariennes, artérites, hypertension artérielle, arythmies …)
- Diabète
- Obésité
- Ostéoporose
- Syndrome d'apnées du sommeil
- Anxiété, dépression
- ...
A un stade plus évolué, la dyspnée (essoufflement) est le principal motif de consultation des patients, le plus souvent lors des épisodes d’exacerbations (aggravation brutale des symptômes, souvent due à une infection bronchique d’origine virale).
La triade DYSPNEE-TOUX-EXPECTORATIONS est caractéristique mais la toux chronique et les expectorations ne sont pas spécifiques et ne sont pas constamment retrouvés.
A la différence de l’asthme, les symptômes présentés par le patient porteur d’une BPCO sont persistants (en dehors des exacerbations).
Pour rechercher un facteur professionnel
Il est important de poser des questions sur d’éventuels facteurs de risques professionnels de BPCO, même s’il existe une intoxication tabagique avérée. En effet, il n’y a pas de spécificité clinique / fonctionnelle / radiologique / anatomique d’une origine professionnelle de la BPCO.
Exemple de questions :
- Quelle est votre profession ? Depuis quand l’exercez-vous ?
- Quels autres métiers avez-vous déjà exercé ? Pendant combien de temps ? Consulter le tableau des métiers à risque
- Avez-vous déjà respiré des poussières, des vapeurs, des fumées ou des gaz sur votre lieu de travail ? Pendant combien de temps ?
- Quels sont vos différents loisirs ? (bricolage, travail du bois, ferronnerie…)
Dépistage et diagnostic
Un diagnostic le plus précoce possible ainsi qu’une prise en charge adaptée sont nécessaires, afin d’éviter l’aggravation de la maladie et l’évolution vers l’insuffisance respiratoire chronique.
Un dépistage spirométrique d’orientation est possible par le médecin généraliste ou le médecin du travail en réalisant une courbe débit-volume au cabinet. Afin d’assurer cet examen dans les meilleures conditions, une formation des médecins est nécessaire, afin de connaitre les techniques de réalisation de la spirométrie, son interprétation et ses limites.
Le diagnostic de certitude de BPCO repose sur la mise en évidence d’un trouble ventilatoire obstructif, objectivé par une pléthysmographie pulmonaire totale (spirométrie avec mesure du volume résiduel) réalisée par un pneumologue.
Les résultats de cet examen permettent d’obtenir le grade (ou stade) de la maladie, établi selon la classification GOLD de la BPCO (1).
La BPCO est une maladie chronique, un suivi régulier est nécessaire par :
- le médecin généraliste, afin d’apprécier l’évolution de la maladie, la fréquence des exacerbations, de mesurer le souffle et de quantifier le handicap respiratoire ;
- le médecin du travail, afin d’apprécier la compatibilité de son état de santé avec son poste de travail.
Prise en charge
Traitement
Le traitement associe :
- l'arrêt du tabac et/ou du cannabis, impératif et complet afin d’arrêter la progression de la maladie ;
- la réduction voire la suppression des facteurs de risques professionnels;
- le traitement médical des co-morbidités (maladies associées)ainsi qu’un traitement médical symptomatique ;
- la réhabilitation respiratoire :
- Entraînement à l’exercice, maintien de l’activité musculaire et de l’activité physique (kinésithérapie) ;
- Kinésithérapie respiratoire ;
- Suivi nutritionnel ;
- Education thérapeutique ;
- Prise en charge psychologique ;
- Vaccination antigrippale et anti-pneumococcique
- En cas d’insuffisance respiratoire chronique obstructive sévère, oxygénothérapie au long cours.
BPCO et actions en milieu de travail
Une concertation entre médecin traitant, médecin du travail et pneumologue est indispensable.
- Demander au médecin du travail :
- si la personne travaille, une visite occasionnelle ;
- si elle est en arrêt de travail, une visite de pré-reprise.
- Ce qui lui permettra de :
- préconiser des mesures pour réduire ou supprimer l’exposition aux substances à risque du salarié ;
- aménager le poste pour adapter les efforts physiques de la personne en fonction de ses capacités respiratoires ;
- conseiller l’employeur pour prendre des mesures collectives de réduction des émissions de poussières, vapeurs, fumées ou gaz.
Pour en savoir plus, consulter la fiche Maintien dans l’emploi.
Droits du patient
Selon le déficit fonctionnel respiratoire, l’âge et le statut professionnel (salarié versus indépendant), discuter avec le patient, après avis d’une assistante sociale si nécessaire, une demande d’invalidité ou une déclaration en maladie professionnelle si une origine professionnelle de la BPCO est évoquée. En cas de reconnaissance en maladie professionnelle, la demande d’invalidité n’est plus possible.
En l’absence de déclaration (refus du patient ou autres raisons), le médecin peut faire un signalement de maladie à caractère professionnel.
Principaux métiers concernés
Les principales substances associées à un risque accru de BPCO sont la silice, les poussières de charbon, les poussières de coton et de céréales.
Peu de tableaux permettent la reconnaissance de la BPCO en maladie professionnelle :
TRG : Tableau de maladie professionnelle du Régime Général
TRA: Tableau de maladie professionnelle du Régime Agricole
| Situations de travail à risque | Risques à rechercher | Tableaux de maladie professionnelle |
|---|---|---|
| Secteur minier | Travaux au fond des mines de charbon | TRG 91 |
| Travaux au fond des mines de fer - Inhalation de poussières ou fumées d'oxyde de fer | TRG 94 | |
| Industrie textile | Employés de filature de coton, lin, chanvre, sisal |
|
|
Manipulation ou emploi d'arsenic ou de ses composés minéraux (en principe interdit depuis 2001) |
TRA 10 |
Lorsque les conditions d’exposition professionnelle ne permettent pas de rattacher la BPCO à un tableau de maladie professionnelle, après étude du dossier par l’organisme de sécurité sociale, le Comité Régional de Reconnaissance des Maladies Professionnelles (CRRMP) pourra être interrogé sur l’existence d’un lien direct et essentiel entre la pathologie et l’exposition professionnelle (7ème alinéa). Les secteurs d’activités et les principales situations à risque listés ci-dessous le sont à titre indicatif (4,8,9).
Seule une étude du dossier au cas par cas permettra d’établir ou non l’origine professionnelle.
| Activités professionnelles avec risque avéré de BPCO | |
| Secteur minier | Exposition à la silice |
| Bâtiments et travaux publics |
|
| Fonderie et sidérurgie |
|
| Travaux agricoles |
|
| Activités professionnelles avec risque possible ou probable de BPCO | |
|
|
D’autres nuisances ont été évoquées comme facteurs possibles des BPCO, mais le niveau de preuve est insuffisant.
Si le patient présente une insuffisance respiratoire chronique obstructive (IRCO), secondaire à un emphysème ou un asthme, il conviendra de déclarer la maladie en utilisant les tableaux concernés :
- Emphysème : TRG 44 et TRG 44 bis (poussières ou fumées de fer ou d’oxydes de fer)
- Manifestations respiratoires chroniques avec EFR altérées : TRG 82 (méthacrylate de méthyle)
- IRCO secondaire à de l’asthme : TRG 66 (rhinites et asthmes) et TRG 70 (cobalt)
- IRCO : TRA 45 (affections respiratoires d’origine allergique).